16.05.2022р. - 20.05.2022р.
АК-34, АК-35, АКОФ-37
Уроки № 56, 57
Зупинка кровотечі з рани тулуба та кінцівок
Зупинка кровотечі з ран шиї, тулуба, кінцівок (взаємодопомога)
У секторі обстрілу слід зупиняти виключно небезпечну для життя кровотечу (інтенсивне витікання крові, видима калюжа крові).
Причиною смерті в перші секунди після поранення може стати попадання повітря в вену (повітряна емболія).
Пам’ятайте! Тканина, притиснута до рани, швидко просочиться кров’ю і стане герметичною для повітря.
Притиснутий до рани палець, також припинить надходження повітря в ушкоджену вену, але з набагато меншим ефектом.
Поранення в шию. Правила накладання джгута в секторі обстрілу
1.Притиснути пальцем рану на шиї через комір одягу або безпосередньо рану.
2.Підкласти під палець бинт, звільнений від упаковки.
3.Покласти руку пораненого на своє плече.
4.Накласти джгут через пахвову западину.
5.Не потрібно відзначати час накладання джгута.
Рис. 2.2 Накладання джгута на шию.
Такий джгут можна не знімати протягом декількох діб, на відміну від джгута, накладеного через підняту руку.
Рис. 2.3 Накладання джгута на шию за допомогою підручних засобів.
Повернути пораненого на живіт і залишити чекати закінчення бою або транспортувати його в укриття в положенні «лежачи на животі».
Якщо у пораненого важка кровотеча з кінцівки, або кінцівку ампутовано, накласти турнікет (джгут) поверх одягу вище місця кровотечі. Кровотеча з кінцівок – головна причина cмерті, якої можливо уникнути, тому невідкладне застосування турнікетів (джгутів) для зупинки кровотечі може бути вирішальним засобом у рятуванні життя на даному етапі.
Якщо точне місце поранення кінцівки невідомо – не витрачати час – накласти джгут максимально високо на стегна або плечі пораненої кінцівки.
Якщо у пораненого відірвана рука, передпліччя, стегно або нога, накласти джгут, навіть, якщо рана не сильно кровоточить.
Не витрачати час, намагаючись використовувати інші методи для зупинки кровотечі, такі як накладення тиснутої пов’язки.
На цій стадії не приділяється увага звільненню дихальних шляхів, оскільки головне завдання полягає в швидкому переміщенні пораненого в укриття.
Якщо тактична обстановка не дозволяє швидке переміщення непритомного пораненого в укриття, спробувати безпечно для себе повернути його на живіт, так як протягом 5-10 хвилин він може задихнутися від западання язика або захлинутися рідинами.
Заспокоїти пораненого і переміститися разом з ним в безпечне місце, де буде змога надати медичну допомогу у жовтій зоні та зачекати на евакуацію до пункту збору поранених для продовження допомоги у жовтій зоні.
Якщо поранений непритомний, переміщувати пораненого, зброю та інші важливі речі його боєкомплекту в укриття, враховуючи умови бойової ситуації.
Не наражати себе і пацієнта на небезпеку, надаючи непотрібну в даний час допомогу!
Ситуації, при яких не слід надавати допомогу пораненому, перебуваючи в зоні вогневого впливу противника:
1) Власне життя рятувальника знаходиться в безпосередній небезпеці.
2) Інші солдати, що знаходяться поруч, вимагають більш термінового лікування.
3) У потерпілого не виявляються ознаки життя – тобто поранений не рухається, не дихає, у нього відсутній пульс.
При поранені негайно оцінити кровотечу:
незначна кровотеча – застосувати прямий тиск на рану, підняти кінцівку;
значна кровотеча – якщо бій триває, накласти джгут CAT, продовжувати бій та спробувати переміститися в укриття, там зачекати на евакуацію до місця збору поранених. В укритті затампонувати рану гемостатичним або звичайним бинтом, накласти ізраїльський бандаж, тоді послабити джгут, проте не знімати його з кінцівки.
Якщо кровотеча зупинилася, переміститися до місця надання медичної допомоги. Якщо кровотеча знову відновилася – затягнути джгут. Якщо відчувається запаморочення – перевернутися на живіт для запобігання асфіксії від западання язика при втраті свідомості.
Провідною причиною смерті на полі бою, якої можна запобігти, є кровотеча з тулуба, ран шиї, кінцівок, тому:
пряме затискання місця поранення є пріоритетним і найефективнішим методом зупинки кровотечі.
Кровотеча з кінцівки, як правило, може бути зупинена шляхом накладення тиснутої пов’язки, тугої тампонади рани, застосування методу ручного притиснення, підняттям пошкодженої кінцівки. Для зупинки кровотечі застосовувати прямий тиск на рану протягом 5 хвилин. Не виймайте сторонні тіла з рани.
Ізраїльська компресійна пов’язка – високотехнологічний засіб, який дозволяє зупинити кровотечу за рахунок комбінації різних механізмів тиску на рану.
Якщо у пораненого спостерігається кровотеча з кінцівки і прямий тиск не може її зупинити, необхідно накласти кровоспинний джгут.
Необхідно завжди пам’ятати, що кровоспинний джгут являє собою небезпечний (в плані можливості втрати або паралічу кінцівки) і дуже болісний для пораненого засіб. Тому його використання повинно обмежуватися випадками, коли мова йде про можливість загибелі постраждалого в результаті крововтрати від критичної кровотечі.
Джгут повинен застосовуватися тільки:
при артеріальній кровотечі (фонтануючий струмінь крові з рани);
при значній кровотечі, яку не вдається зупинити іншими засобами (якщо наклали давлючу пов’язку і застосували техніку ручного притиснення, але пов’язка просякла кров’ю, і рана продовжує кровоточити);
при травматичній ампутації кінцівки;
при комбінованих ураженнях, як швидкий тимчасовий засіб для зупинки значної кровотечі з метою надання іншої життєво необхідної допомоги.
Пам’ятка. Тактика дій в секторі обстрілу, коли біля голови і тулуба пораненого видна калюжа крові:
Перший варіант – поранення голови: виявити рану і надати допомогу без зняття каски неможливо. Дії: повернути на живіт і залишити до закінчення бою або транспортувати в укриття в положенні «лежачи на животі».
Другий варіант – поранення шиї: можна побачити місце поранення і надати мінімальний обсяг допомоги. Дії: притиснути пальцем рану на шиї, накласти через тампон джгут, повернути на живіт і залишити до закінчення бою або транспортувати в укриття в положенні «лежачи на животі».
Третій варіант – поранення грудної клітини: виявити рану і надати допомогу без зняття бронежилета неможливо. Дії: повернути на живіт і залишити до закінчення бою або транспортувати в укриття в положенні «лежачи на животі».
Пояснення. Враховуючи, що при важких пораненнях можлива раптова втрата свідомості, бійця біля голови і тулуба якого є калюжа крові, слід швидко повернути на живіт і в такому положенні залишити його до закінчення бою або транспортувати в укриття.
А чи знаєте ви що…поранені, які лежать на животі частіше виживають на полі бою? Солдатська прикмета стверджує: що убитий воїн, що впав обличчям вниз, швидше за все – живий, часто має практичне підтвердження. Чому?
(У таких поранених відбувається мимовільне очищення дихальних шляхів).
Запитання для повторення.
Для чого необхідно надавати допомогу при кровотечах?
Яких правил слід дотримуватися при зупинці кровотечі з кінцівок, шиї, тулуба?
Завдання тесту [Додаток 1].
2.3. Зупинка кровотечі за допомогою спеціальних джгутів.
Самодопомога.
В сучасну тактичну аптечку IFAK входить так званий C.A.T. турнікет (Combat Application Tourniquet) виробництва США або його китайські та тепер вже і українські аналоги (наприклад, турнікет СІЧ).
На даному етапі далеко не всі підрозділи збройних сил забезпечені аптечками IFAK або принаймні C.A.T. турнікетами. Тому також використовують гумовий кровоспинний джгут Есмарха-Лангенбека.
Кожному бійцю бажано мати 2 джгути (турнікети) – один в аптечці, інший – на амуніції, у однаковому місці, визначеному для всіх бійців підрозділу. Це дуже важливо, так як в умовах обстрілу на пошук прихованого турнікету може піти дорогоцінний час, а сам процес пошуку може наразити на небезпеку і пораненого, і рятувальника.
Загальні правила накладання джгутів.
Джгут накладається тільки в разі крайньої необхідності, коли існує реальна загроза життю постраждалого від значної крововтрати з ран кінцівок.
Джгут накладається на 5-8 (до 10) см вище місця поранення на плече, передпліччя, стегно або гомілку. Наявність двох кісток на передпліччі та гомілці не є перешкодою для зупинки кровотечі джгутом.
В умовах обстрілу, якщо локалізація місця поранення точно не відома, припускається накладати джгут максимально високо на кінцівках – верхня третина стегна або плеча (чотири точки). В разі необхідності накласти джгут на 5-10 см вище рани, після чого накладений в зоні обстрілу джгут зняти.
Переконатися, що джгут не накладається на суглоб, на місце перелому кістки. Намагатися не накладати джгут у середній третині плеча та в області підколінної ямки – тут більш вірогідне ушкодження нервів.
При правильно накладеному джгуті кровотеча припиняється і пульс на зап’ястку на руці або знизу-позаду внутрішньої гомілки на нозі не виявляється. Кінцівка не має набрякати та набувати синюшного відтінку.
Якщо кровотеча зупинилася, проте все ще відчувається пульс, не варто затягувати джгут сильніше, а накласти другий над першим, щоб зменшити ушкодження м’язів та нервів. Також використовувати додатковий джгут, якщо з часом кровотеча відновилася.
Не закривати джгут пов’язками, одягом!
Записати час накладення джгута на ньому чи на видимій частині тіла пораненого. Перед часом написати велику літеру „Т” (турнікет, time), яка є сигналом персоналу, що пораненому накладено джгут.
Стежити за пораненими – часто вони намагаються послабити джгути, які викликають дуже сильний біль. Ввести знеболювальне.
В більшості випадків відносно безпечним є накладення джгута протягом двох годин. Треба прагнути до того, щоби протягом цього часу кровотеча була зупинена іншими методами, або щоб поранений був евакуйований до хірургічного відділення. Якщо це не можливо, спробувати послабити джгут на 30 секунд і оцінити стан пацієнта. Якщо змін з боку притомності, дихання, пульсу, вигляду шкіри немає, повторити цей маневр тричі.
Якщо кровоспинний джгут знаходився на місці накладення більше 6 годин, не робіть спроб його зняти! Зняття джгута після шести годин з моменту його накладення має бути виконане медичними працівниками.
Накладання Джгута Есмарха
1) За можливості підняти пошкоджену кінцівку, для того, щоб викликати відтік венозної крові. Визначити місце накладення джгута (5-10 см вище рани або у верхній точці кінцівки, якщо ви знаходитесь в зоні обстрілу і точна локалізація кровотечі не виявлена).
2) Підкласти під місце накладення джгута матерію або край одягу. Категорично забороняється накладення джгута Есмарха безпосередньо на шкіру людини,
3) Розтягнути джгут Есмарха і виконати дуже тугий перехресний перший тур навколо кінцівки. Саме цей перший тур повинен зупинити кровотечу.
4) Подальші тури виконувати з меншим натягом тим кінцем джгута, яким ви зробили перехрест. Не можна перехрещувати подальші тури, щоби між ними не защемити складку шкіри, що може призвести до її некрозу.
5) Зробити таким чином 3-4 тури. Зафіксувати джгут.
6) Записати час його накладення.
Джгут Есмарха дуже легко і швидко псується під дією погодних умов та від зберігання в розтягнутому стані. Тому джгут, що був накручений на приклад автомату, не врятує від кровотечі, так як він розірветься в момент спроби його використання.
Накладання C.A.T. турнікету
Накладання джгута однією рукою. Джгут накладається однією рукою, як правило, коли його накладають в порядку самодопомоги на верхню кінцівку (плече або передпліччя).
Кровотечу з ран кінцівок можна зупинити за допомогою джгута. Пропонуємо до Вашої уваги декілька основних правил накладання джгута:
- Ви повинні вміти використовувати джгут, що є у Вашій аптечці;
- джгут не можна розміщувати на дні аптечки, він повинен бути легкодоступним для виймання;
- при масивній кровотечі джгут необхідно накласти максимально швидко, за можливості накладіть собі джгут самостійно, не очікуючи сторонньої допомоги;
- накладайте джгут тільки при кровотечі, що є небезпечною для життя;
- не потрібно знімати чи розрізати одяг для накладання джгута, накладайте його поверх одягу, однак впевніться, що він вище рани;
- накладаючи джгут, здійснюйте максимальний тиск до повної зупинки кровотечі з рани;
- при необхідності (якщо кровотеча триває) накладіть ще один джгут поверх або вище накладеного;
- не накладайте джгута безпосередньо на коліно та лікоть;
- не накладайте джгута в місці розташування накладних кишень, заповнених речами;
- не послаблюйте джгута з метою відновлення кровопостачання кінцівки;
- не рекомендується використовувати джгут повторно чи той, який зберігали неналежним чином;
- по можливості, слід залишити інформацію про час накладання джгута. Запис можна робити будь-якими підручними засобами (записка під джгут, напис на
лобі пораненого, тощо).
Зупинка кровотечі з рани на руці
Крок 1. Покладіть руку пораненого на своє плече.
Крок 2. Накладіть кровоспинний джгут на плече,
здійснюючи максимальний тиск, та закріпіть його.
Крок 3. Якщо поранений без свідомості, переведіть його в положення на животі.
Особливості:
- якщо поранення локалізоване безпосередньо на плечі, накладіть джгут вище рани;
- перший оберт джгута повинен бути здійснений з максимальним тиском – він фактично повинен зупинити кровотечу, наступні оберти є фіксуючими.
Зупинка кровотечі з рани на нозі
Крок 1. Покладіть ногу пораненого на своє плече.
Крок 2. Накладіть кровоспинний джгут на стегно, здійснюючи максимальний тиск.
Якщо поранення локалізоване в паховій ділянці накладіть на місце поранення валик, зафіксувавши його джгутом.
Крок 3. Якщо поранений без свідомості, переведіть його в положення на животі.
09.05.2022р. - 13.05.2022р.
АК-34, АК-35, АКОФ-37
Уроки № 53, 54, 55
Накладання повязки на грудну клітину, голову, живіт
Пов’язки на грудну клітку, живіт і таз
Грудну клітку, верхню і середню частини живота можна надійно закрити спіральною пов´язкою, пов’язкою Шиловцева чи хрестоподібною пов’язкою (рис. 8).
Для попередження зміщення простої спіральної пов’язки, яка накладається на нижню половину живота, її фіксують до стегна за допомогою колосоподібної пов’язки. Накладають її наступним чином: останній тур з боку спини ведуть через зону клубової кістки, направляють вниз на передню поверхню стегна і виконують циркулярний тур навколо нього, потім бинт направляють косо вверх по передній поверхні живота до верхньої границі пов’язки, де виконують кілька циркулярних турів. Потім проводять ще один тур, який фіксує пов’язку до стегна: його ведуть по спині косо зверху вниз до клубової кістки, а потім через пахову ділянку на стегно. Бинт закріплюють циркулярним туром, переводять його на передню черевну стінку, де завершують пов’язку накладанням кількох спіральних турів.
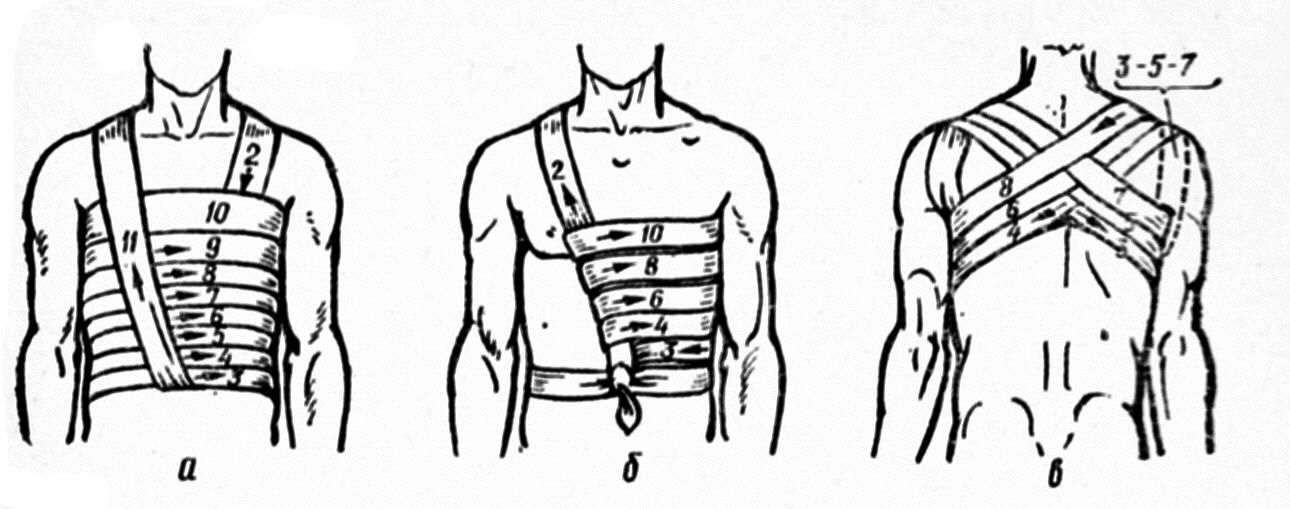
Рис. 8. Пов’язки на грудну клітку: а – спіральна; б – пов’язка Шиловцева; в - хрестоподібна
Пов’язка на пахову ділянку
Пахову ділянку найбільш зручно закривати колосоподібною пов’язкою (рис. 9а). Бинт закріплюють циркулярним туром на животі. Якщо необхідно закрити праву пахову ділянку, бинт ведуть зліва направо, а ліву – справа наліво. Наступний тур є косий – після переходу в поперекову ділянку його направляють косо вниз над крижовою кісткою, сідницею і великим вертелом стегнової кістки, виводять на передню поверхню стегна, далі бинт накладають косо вниз, ззовні досередини, обводять стегно ззаду на передню поверхню до лонного зчленування і через клубову ділянку протилежного боку на поперекову ділянку. Потім накладають необхідну кількість турів по ходу першого косого туру з деяким їх зміщенням. Для створення колосоподібної пов’язки косі тури можна поєднувати з циркулярними, що дозволяє надійно закрити нижні відділи живота, сідниці, пахову ділянку і верхню третину стегна. Закінчують пов’язку циркулярними турами на животі.
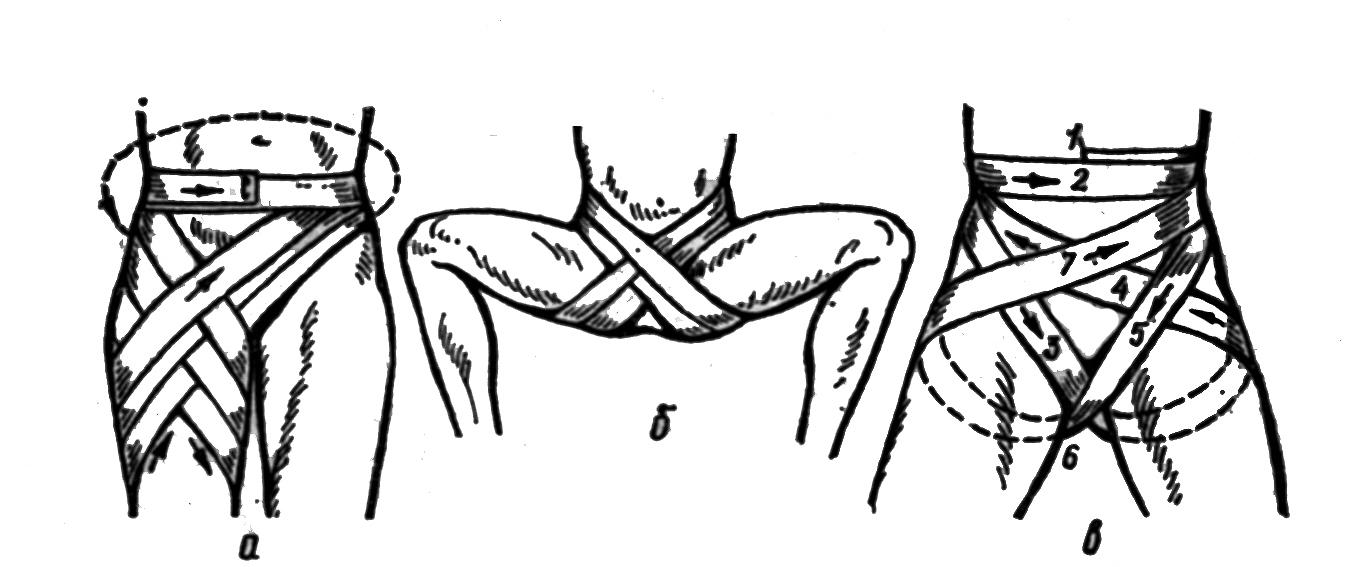
Рис. 9. Пов’язки на пахову ділянку і промежину: а – колосоподібна; б, в – восьмиподібна на промежину.
Пов’язка на промежину
Цю пов’язку накладають наступним чином (рис.9б,в): бинт закріплюють двома циркулярними турами на животі, потім накладають вісімкоподібну пов’язку з перехрестом на промежині. Циркулярний тур переходить в косий через праву пахову ділянку в промежину, ззаду – через ліву сідничну ділянку до лівої клубової кістки, далі через ліву пахову ділянку і промежину на праву сідничну ділянку до правої клубової кістки. Для міцності пов’язки вісімкоподібні тури доцільно поєднувати з циркулярними навколо живота.
Пов’язки на верхню кінцівку
Верхня кінцівка має складну конфігурацію, тому пов’язки на ній є дуже різноманітні і кожна з них включає в себе комбінацію різних типів пов’язок.
На пальці китиці можна накласти два види пов’язок.
Зворотна пов’язка на І палець(рис. 10а). Спочатку накладають кілька шарів бинта почергово – на тильну і на долонну поверхню пальця, які фіксують круговим туром біля основи, а потім гвинтовим – до нігтьової фаланги. Формують остаточно пов’язку накладанням спіральних висхідних турів. Фіксують бинт біля основи пальця. Аналогічну пов’язку можна накласти на всі пальці і китицю – пов’язку “рукавичку”.
Спіральнапов’язка на палець (рис. 10б) накладається вузьким бинтом. Кількома круговими турами бинт фіксують в ділянці зап’ястка. При бинтуванні правої китиці тури накладають зліва направо, лівої – справа наліво. Від зап’ястка бинт проводять косо по тильній поверхні китиці до основи пальця. Потім накладають два гвинтові низхідні тури до нігтьової фаланги, потім – спіральну висхідну пов’язку до основи пальця. Бинт виводять через міжпальцевий проміжок на тил китиці до зап’ястка, де його фіксують циркулярним туром. Послідовно переходячи на інші пальці і повторюючи вищевказані етапи, можна накласти пов’язку на всі пальці – “рукавичку”.
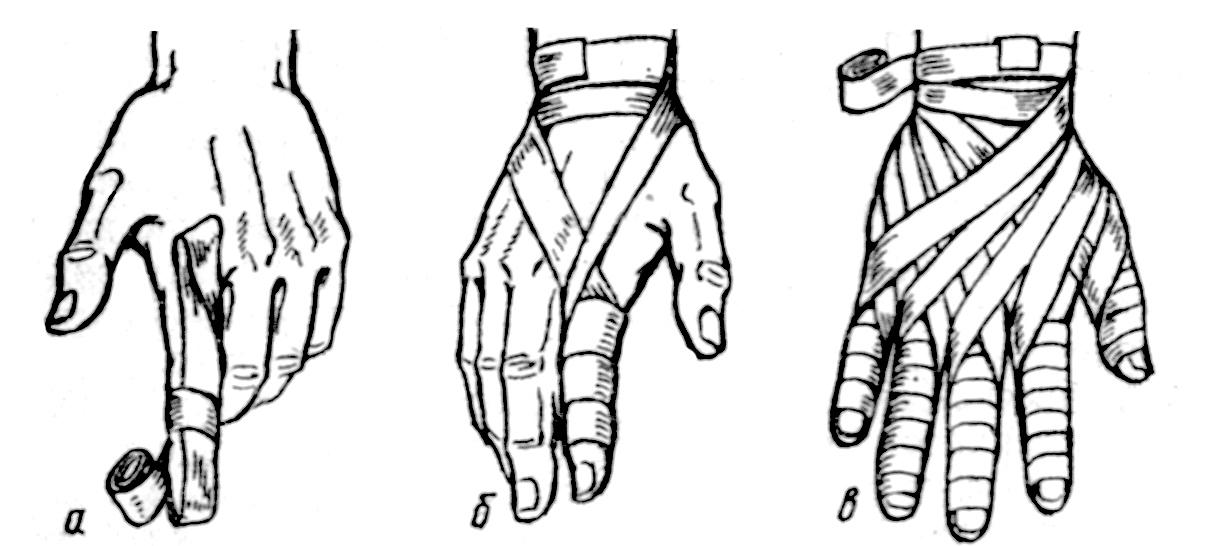
Рис. 10. Пов’язки на пальці китиці: а – зворотна; б – спіральна; в – «рукавичка».
Колосоподібна пов´язка на І палецьпочинається з фіксації бинта на зап’ястку, потім бинт ведуть косо через тильну поверхню китиці і великого пальця і повертають через тил китиці до променево-зап´ястного суглобу. Далі ці вісімкоподібні тури повторюють декілька разів, послідовно зміщуючи перехрест бинтів на пальці до його основи. Фіксують бинт на зап´ястку.
Пов´язка на китицю і променево-зап´ястний суглобє комбінацією кругової і вісімкоподібної пов´язок. Накладають кілька кругових турів на ділянку променево-зап´ястного суглобу, бинт через тил китиці проводять через І-й міжпальцевий проміжок на долонну поверхню китиці і накладають кілька кругових турів на китицю. Бинт повертають через тил китиці на передпліччя. Вісімкоподібні тури повторюють кілька разів з переплетенням їх на тильній поверхні китиці. Бинт фіксують круговими турами в ділянці променево-зап´ясткового суглобу. Передпліччя можна надійно закрити також спіральною пов’язкою (рис. 10в).
| Рис. 11. Колосоподібна пов’язка на китицю |
Пов’язку на ліктьовий суглобнакладають при згинанні руки в ліктьовому суглобі під кутом 90º (рис. 12). Бинт кількома круговими турами фіксують на плечі одразу вище суглобу, а потім виконують вісімкоподібну пов’язку, яка сходиться, з перехрещенням турів в зоні ліктьової ямки. Останні тури закривають ліктьовий відросток. Фіксують бинт круговим туром на плечі.
Колосоподібна пов’язка на плечовий суглоб. На плече ближче до пахвинної ямки накладають три кругові тури. З пахвинної ямки починають четвертий, ведуть його косо вверх по зовнішній поверхні плеча на спину і далі навколо грудної клітки до початку цього туру. П’ятий тур бинта ведуть через ділянку плечового суглобу, дещо прикриваючи попередній тур, косо вниз навколо плеча і через пахвинну ямку на передню поверхню плечового суглобу, який переходить в наступний тур, аналогічний четвертому. Послідовно зміщують тури бинта, повністю закривають ділянку суглобу.
Пов’язку Дезозастосовують для фіксування всієї верхньої кінцівки (рис. 14а). Перед її накладанням в пахвинну ділянку встановлюють невеликий ватно-марлевий валик, руку притискають до тулуба і згинають в ліктьовому суглобі під кутом 90˚.
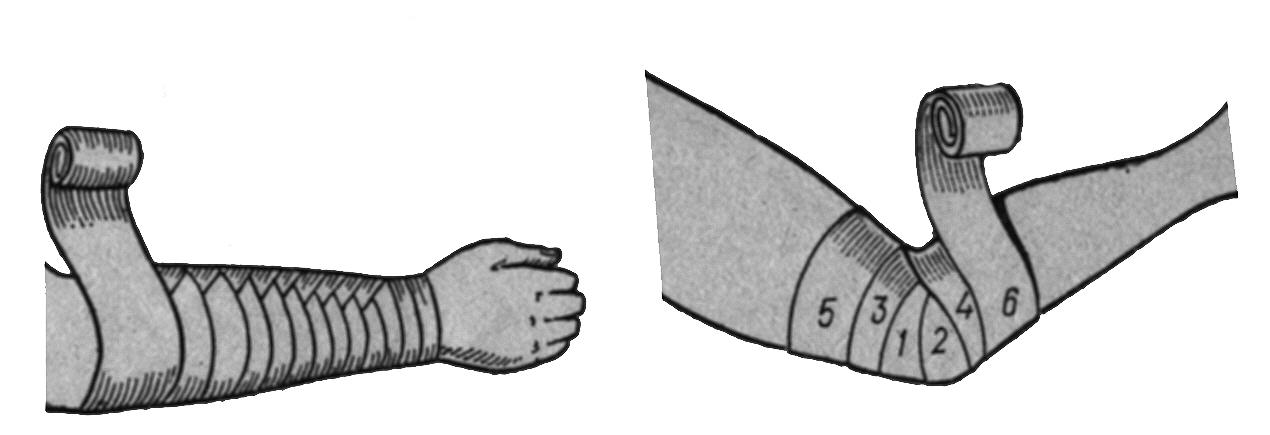
Рис. 12. Пов’язка на передпліччя і «черепашача» пов’язка на ділянку ліктьового суглобу.
| Рис. 13. Пов’язка на верхню кінцівку |
Після цього круговими турами фіксують плече до грудної клітки, бинтуючи від здорового боку до хворого. З пахвинної западини здорового боку бинт проводять по передній поверхні грудної клітки на хворе надпліччя, переводять назад, опускають до ліктя, підхоплюють лікоть, передпліччя і китицю та повертають бинт в пахвинну ділянку. Далі проводять тур косо по спині на надпліччя хворої руки, переводять вперед до ліктя, огинають його і по спині повертаються до пахвинної западини здорового боку. Такі тури повторюють кілька разів і закінчують їх круговим горизонтальним бинтуванням.
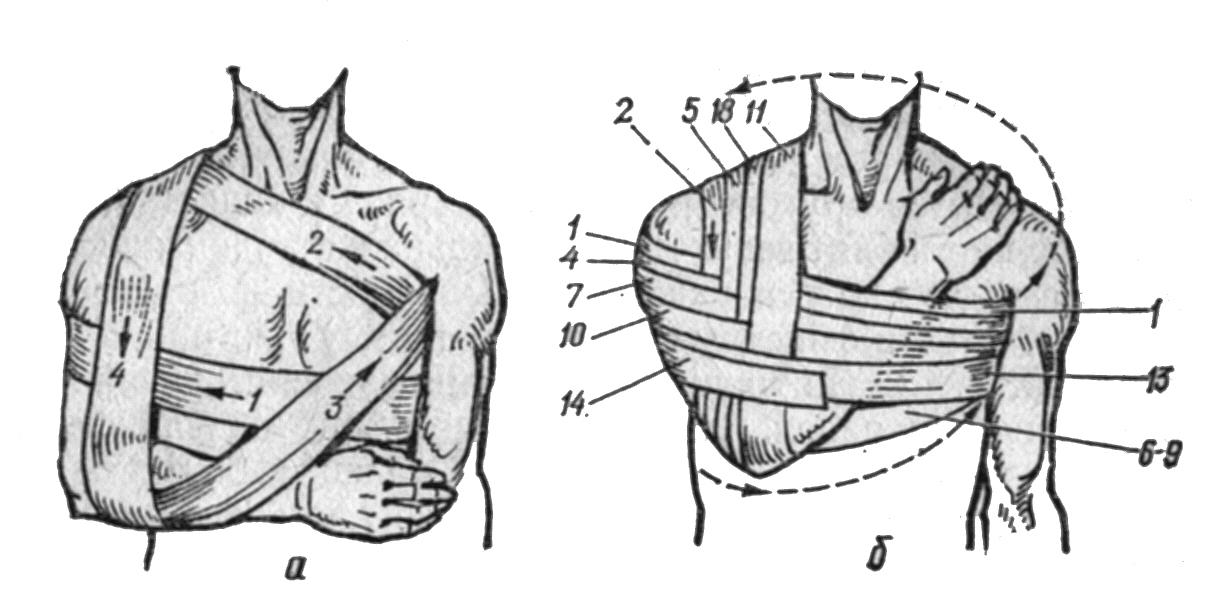
Рис. 14. Пов’язки Дезо (а) і Вельпо (б).
+Пов’язку Вельпочасто застосовують після вправлення вивиху плеча (рис. 14б). Китицю хворої руки вкладають на здорове надпліччя. Бинтують круговими турами від хворого боку, поступово фіксуючи руку до тулуба. Потім ведуть бинт в пахвинну западину здорового боку, і по спині косо до хворого надпліччя. Після цього проводять тур вниз по зовнішній поверхні плеча, огинають лікоть і косо вгору проводять до здорової пахвинної западини. Такі тури проводять декілька разів до повної фіксації кінцівки.
Накладання джгута на кінцівки
— надати ушкодженій кінцівці підвищене положення (при відсутності переломів, вивиху) для венозного відтоку крові;
— на оголену частину кінцівки вище рани покласти марлеву серветку, зробити декілька обертів бинта або використати іншу прокладку (одяг, хустку);
— взяти джгут однією рукою за кінець, іншою трохи дальше або обома руками посередині, розтягнути його і накласти на кінцівку вище місця поранення на прокладку, перші 1-2 оберти джгута
покласти з натягом, а наступні — щільно без натягу;
— кінці джгута закріпити за допомогою гачка і ланцюжка або спеціальних пазів;
— покласти під джгут записку або написати на шкірі потерпілого дату і час накладання;
—на рану покласти асептичну пов'язку і ввести потерпілому знеболювальну речовину;
— провести іммобілізацію ушкодженої кінцівки, підвісивши її на косинку, бинти або за допомогою транспортної шини;
—у зимовий період укутати кінцівку ватою або одягом;
— обов'язково перевірити правильність накладання джгута (спиняється кровотеча у рані, пульс на периферичних артеріях відсутній, відсутній біль у кінцівці, шкіра кінцівки має різко блідий колір);
— транспортувати потерпілих на носилках у першу чергу в супроводі медичного працівника або того, хто надає допомогу.
Накладання джгута-закрутки. Методика його накладання така ж, як і звичайного. Для закрутки використовують хустку, ремінь, матер'яну тасьму. Закрутку накладають вище місця поранення; її кінець зав'язують вузлом з петлею, у петлю вставляють паличку, за допомогою якої закрутку затягують до зупинки кровотечі і закріплюють бинтом .
При пораненні судинного пучка на шиї, з метою притискання сонної артерії, джгут накладають за допомогою шини (фанерної або Крамера). Шину накладають зі здорового боку так, щоб вона спиралась на голову і плече. Вона слугує каркасом, для джгута, натягнутого навколо шиї, який здавлює при цьому судинний пучок тільки з одного боку. При відсутності шини можна використати руку потерпілого. Для цього руку кладуть на голову і фіксують бинтом, використовуючи замість шини плече. Під джгут у ділянці судинного пучка обов'язково слід підкладати ватно-марлевий валик .
Треба пам'ятати, що у дорослих джгут може лежати безперервно на кінцівці не довше 2 год. літом і 1 год, зимою.
При накладанні джгута можуть допускати такі помилки:
— джгут накладено без показань, при відсутності артеріальної кровотечі;
— джгут накладено без підкладки;
— джгут слабо затягнутий, не спиняє артеріальної кровотечі, а посилює венозну;
— надзвичайно сильне здавлювання джгутом тканин травмує нервові стовбури і викликає параліч кінцівки;
— не вказаний час накладання джгута і не проведена іммобілізація кінцівки, на яку накладений джгут.
Дітям джгут накладають з трирічного віку, використовуючи спеціальні, більш еластичні дитячі джгути. До трьох років артеріальну кровотечу спиняють накладанням здавлювальної пов'язки. Літом джгут накладають безперервно не довше 1 год., а зимою — до 30 хв. Правила накладання джгута дітям такі ж, як і дорослим.

Домашнє завдання: опрацювати матеріал.
02.05.2022р. - 06.05.2022р.
АК-34, АК-35, АКОФ-37
Уроки № 50, 51, 52
Надання допомоги в зоні тактичних умов
У зоні тактичних умов (жовтій зоні) поранений перебуває в укритті, де значно зменшується вірогідність вогневого впливу противника (підвал, бліндаж тощо). Якщо вогонь супротивника припинено, то червона зона автоматично переходить у жовту.
Доступні засоби для надання домедичної допомоги на початковому етапі обмежуються індивідуальною аптечкою пораненого бійця та бійця, який надає йому домедичну допомогу. Проте для надання допомоги пораненому в жовтій зоні командир підрозділу, за можливості, завжди залучає бойового медика взводу або старшого бойового медика роти, у наплічнику якого є додаткові ресурси для рятування життя пораненого.
Варто пам’ятати, що жовта зона дуже умовна, оскільки в будь-який момент може стати як червоною, так і зеленою. Надання допомоги здійснюється з постійним очікуванням у будь-який момент повторної взаємодії з противником. Тому обсяг допомоги, як і раніше, диктується тактичною ситуацією, а час евакуації може вимірюватися від хвилин до кількох годин.
Основний план дій для етапу «Допомога в тактичних умовах»
- Після евакуації пораненого в укриття потрібно постійно дбати про власну безпеку і безпеку пораненого. Із цією метою організовують периметр безпеки відповідно до стандартної процедури бойового підрозділу та обставин бою. Постійно здійснюють контроль тактичної ситуації.
- Подальші дії полягають в огляді пораненого й наданні необхідних заходів домедичної допомоги. Їх проводять за наказом командира після виконання головного бойового завдання або якщо це дозволяє тактична ситуація.
- У зоні укриття боєць, що надає домедичну допомогу, одягає рукавички і спершу виконує первинний огляд, спрямований на виявлення загрозливих для життя станів і їх усунення. Первинний огляд проводять без знімання захисного спорядження пораненого (шолома і бронежилета). Огляд розпочинають із визначення, чи поранений притомний. Пораненого запитують про самопочуття, де він відчуває біль, дискомфорт. Отримання адекватних відповідей означає, що поранений притомний. У нього, за можливості, забирають зброю, боєкомплект, гранати, ніж. Унаслідок стресу він може використати їх не за призначенням.
- Алгоритм первинного обстеження коротко позначається абревіатурою MARCH, у якому кожна літера позначає певний вид обстеження та надання домедичної допомоги. Докладніше із цією схемою обстеження ви ознайомитесь у наступному параграфі (§ 19).
1. М — Massive Bleeding (масивна кровотеча).
Насамперед слід визначити наявність масивної кровотечі, яку усувають або шляхом накладання джгута (з ран кінцівок), або шляхом тампонування (вузлові кровотечі з ран пахвинної, пахвової ділянок і ділянки шиї). Наявність кровотечі оцінюють візуально або пальпаторно, обстежуючи критичні точки пораненого. Докладніше з технікою зупинки масивної кровотечі ви ознайомитесь згодом (§ 20).
2. А — Airway (Дихальні шляхи).
Далі оцінюють у пораненого прохідність верхніх дихальних шляхів. Якщо поранений притомний і давав відповіді на запитання, значить дихальні шляхи прохідні і дихання присутнє. Якщо ж він непритомний, то слід відкрити рот, упевнитися у відсутності сторонніх тіл, осколків зубів. Далі забезпечують прохідність дихальних шляхів (висовують нижню щелепу) й оцінюють наявність дихання протягом 10 с. (У нормі 2-4 дихальних рухи за 10 с). За наявності дихання констатують, що дихальні шляхи прохідні, дихання є. Для тривалого підтримання прохідності дихальних шляхів може виникнути потреба застосувати носогорловий повітропровід, дозволити пораненому зайняти будь-яке положення, за якого найкраще зберігається прохідність дихальних шляхів, у тому числі сидячи, або укласти пораненого в стабільне положення на боці. В окремих випадках, за неефетивності зазначених вище методів, викликають старшого бойового медика, який забезпечить прохідність дихальних шляхів хірургічним способом — проведе крікотиреопункцію або крікотиреотомію (вставить повітропровід у гортань). Докладніше з методикою забезпечення прохідності дихальних шляхів ви ознайомитеся згодом (§ 21).
3. R — Respiration (Дихання).
Якщо в пораненого прогресуюче порушення дихання (частота дихання 5 і більше дихальних рухів за 10 с), поранення грудей або запідозрене закрите пошкодження порожнин тіла, потрібно припускати розвиток напруженого пневмотораксу і виконати декомпресію грудної клітки. Необхідно викликати старшого бойового медика роти. За цих умов з пораненого знімають бронежилет.
Пам’ятайте: якщо поранений непритомний і не дихає після забезпечення прохідності дихальних шляхів, у жовтій зоні його слід вважати мертвим.
4. С — Circulation (кровообіг).
Визначають порушення, пов’язані із втратою крові (шок). Найпростішими методами швидкого визначення шоку є відсутність пульсу на променевій артерії і/або погіршення свідомості за відсутності травми голови. Якщо в пораненого немає шоку, він притомний і може ковтати — можна давати пити. Якщо поранений перебуває в стані шоку або передбачається розвиток шоку, покличте старшого бойового медика роти, щоб у жовтій зоні організувати переливання кровозамінників.
5. H — Head injury / Hypothermia (черепно-мозкова травма / гіпотермія - переохолодження).
У разі травми голови слід переливати кровозамінники для стабілізації артеріального тиску на мінімально необхідному рівні (виконує і контролює старший бойовий медик роти). Також у всіх поранених необхідно попередити розвиток переохолодження за допомогою табельних (термопокривало) або підручних засобів (спальні мішки, бушлат, що-небудь, що буде зберігати сухість і тепло). За цих умов доцільно замінити мокрий одяг на сухий, якщо це можливо, і якнайскоріше перемістити пораненого на теплозбережну поверхню.
Якщо тактична обстановка погіршується, пораненого після первинного огляду слід перевести в стабільне положення на бік і продовжувати вести вогонь або за вказівкою командира перемістити його в безпечніше місце.
Слід постійно пам’ятати про накладений турнікет і постійно перевіряти стан пораненого за алгоритмом MARCH: після перенесення його до безпечних зон, в очікуванні евакуації, під час транспортування і після нього!
Вторинний огляд проводять ретельніше і в більшому обсязі. Він дозволяє виявити всі присутні у бійця додаткові поранення і кровотечі, які не були виявлені, або на які свідомо не звертали увагу під час первинного огляду. Після їх виявлення надають домедичну допомогу й готують пораненого до евакуації. Вторинний огляд проводять як швидке обстеження в разі травми з голови до п’ят. За цих умов оцінюють цілісність шолома. Якщо є дефекти чи уламки в ньому, запідозрюють травму черепа. Далі шолом знімають, знімають також і бронежилет.
План швидкого обстеження з голови до п’ят
Голова: видимі ураження (синці, рани); болючість; переломи; підтікання спинномозкової рідини (ліквору) з вух і носа. Якщо є проникаюча рана ока чи підозра на неї, накривають око захисним жорстким щитком для очей. Не використовують звичайну пов'язку, яка здійснює тиск на око.
Шия: видимі ураження; набухання шийних вен, зміщення щитоподібного хряща відносно поздовжньої осі; болючість, напружені м'язи.
Грудна клітка: видимі ураження; болючість; нестабільність кінців уламків ребер (грудини), тертя відламків. У пораненого з погіршенням дихання та травмою чи підозрою на травму тулуба слід запідозрити наявність напруженого пневмотораксу та покликати якомога швидше старшого бойового медика роти.
Усі відкриті рани грудної клітки і/або рани, що всмоктують повітря, слід негайно закрити оклюзійною наклейкою з клапаном. Якщо немає наклейки з клапаном, використовують аналогічну без клапана. За цих умов слід уважно стежити за диханням пораненого. Якщо наростає частота дихання й дихати пораненому стає тяжко, розвивається дихальна недостатність. У разі її розвитку треба запідозрити напружений пневмоторакс. Необхідно або відклеїти один край наклейки, або повністю її зняти. Якщо це не допомагає, слід покликати старшого бойового медика роти.
Живіт: видимі ураження (випадіння внутрішніх органів); болючість, надутість, напруження м'язів.
Таз: видимі ураження; болючість, нестабільність, тертя відламків.
Нижні кінцівки: видимі ураження; болючість, напруження м'язів, тертя відламків; патологічна рухомість (у разі перелому в нижній третині стегна кінцівку не зміщують, а фіксують у тому ж положенні).
Верхні кінцівки: видимі ураження; болючість.
Під час вторинного обстеження пораненому, за можливості, слід стабілізувати голову і шию, що виконує помічник. Якщо поранений лежить на спині і він непритомний, помічник разом зі стабілізацією голови і шиї забезпечує прохідність дихальних шляхів.
Під час вторинного обстеження надають домедичну допомогу відповідно до виявлених пошкоджень:
- потрібно впевнитися, що кровотеча зупинена. Якщо немає травматичної ампутації, перевірити наявність дистального пульсу на пораненій кінцівці. Якщо кровотеча продовжується, додатково затягнути накладений турнікет або застосувати другий джгут, розмістивши його вище та безпосередньо поряд з першим, з метою остаточної зупинки кровотечі та усунення дистального пульсу;
- оглянути та чітко позначити на всіх сторонах всіх турнікетів час їхнього накладання. Доцільно використати незмивний маркер;
- за наявності ран, опіків — накласти пов'язки;
- у разі рани грудної клітки — накласти клапанну або герметичну пов'язку;
- якщо сторонній предмет у рані, зафіксувати його в рані;
- зафіксувати переломи, якщо вони є;
- якщо є відкриті рани, дати пораненому антибіотик (із загальновійськового набору таблеток). Якщо він не може ковтати (шок, втрата свідомості), покликати на допомогу медика, щоб ввести антибіотики;
- у разі слабкого або помірного болю, коли поранений може вести бойові дії, дати пораненому знеболювальні таблетки із загальновійськового набору таблеток.
Загальновійськовий набір таблеток
Запам’ятайте, що загальновійськовий набір таблеток містить антибактеріальний лікарський засіб та комплект із двох лікарських засобів, які мають знеболювальну дію в разі незначного та помірного болю.
- якщо поранений страждає від сильного болю настільки, що це заважає йому продовжувати ведення бою, покликати на допомогу старшого бойового медика роти;
- після вторинного обстеження і надання домедичної допомоги пораненого слід повернути в стабільне положення на боці, запобігти переохолодженню — скористатися термопокривалом;
- якщо можливо, з пораненим слід розмовляти, підбадьорювати, заспокоювати, пояснювати, що збираєтеся робити.
Серцево-легенева реанімація на полі бою в поранених із вогнепальними ураженнями, які непритомні й не дихають, буде безуспішною, тобто її виконувати не треба.
Після завершення надання домедичної допомоги повідомте про це командира, передайте інформацію евакуаційній команді; продовжуйте виконання бойового завдання.
Документація
У бойових підрозділах армій країн НАТО військовий, який надавав домедичну допомогу, разом із старшим бойовим медиком заповнюють картку пораненого, у якій зазначають:
- пріоритетність евакуації — у яку чергу (залежить від тяжкості уражень і тяжкості стану пораненого);
- паспортні дані про пораненого, бойовий підрозділ, номер жетона;
- дата, час надання допомоги;
- наявність алергії;
- механізм поранення (унаслідок кульового поранення; унаслідок вибуху від снаряда, наземної міни, гранати, падіння, пожежі) та види пошкоджень (рана, проникаюче поранення, тупа травма, перелом (відкритий, закритий), ампутація, опік);
- статус пораненого: основні показники життєдіяльності (притомність, пульс, дихання, артеріальний тиск);
- наданий обсяг домедичної допомоги в червоній і жовтій зонах (джгут, гемостатична пов'язка, носогорлова трубка, оклюзійна пов'язка, декомпресійна пункція грудної клітки, крікотиреотомія, іммобілізація шиною, іммобілізація косинками, стабільне положення, термопокривало; застосування медикаментів та кровозамінників);
- дані про осіб, які надавали домедичну допомогу; із цією карткою пораненого евакуюють у медичний пункт батальйону, а далі — у госпіталь.
Наявність картки має важливе значення для спадкоємності надання допомоги пораненому під час евакуації. У ЗСУ картка пораненого перебуває на етапі розробки.
Підготовка до евакуації:
а) закріпити всі кінці бандажів та пов'язок;
б) закріпити ковдри / накидки / ремені, що застосовувались для попередження гіпотермії;
в) закріпити ремені нош, як передбачено інструкцією до їх застосування. Застосувати додаткові підкладки на ноші в разі довготривалої евакуації.
Разом з транспортом для евакуації прибуде персонал, який згодом надаватиме домедичну допомогу пораненому.
Під час очікування та власне евакуації продовжують спостерігати за пораненим відповідно до протоколу MARCH, усуваючи загрози для життя пораненого, які виникають.
1. Хто може надавати домедичну допомогу пораненому в жовтій зоні? 2. Як досягти особистої безпеки в жовтій зоні? 3. У чому полягає первинне та вторинне обстеження? 4. Яка послідовність первинного обстеження? 5. Які компоненти має алгоритм обстеження MARCH? 6. Яка послідовність вторинного обстеження? 7. Які показники оцінюють під час вторинного обстеження? 8. У яких випадках залучають старшого бойового медика роти? 9. Що входить до складу загальновійськового набору таблеток? 10. Що варто задокументувати в жовтій зоні та з якою метою? 11. Як підготувати пораненого до евакуації?
25.04.2022р. - 29.04.2022р.
АК-34, АК-35, АКОФ-37
Уроки № 47, 48, 49
ЗУПИНКА КРОВОТЕЧ
|
У секторі укриття з пораненого слід зняти
захисні елементи. Це потрібно робити швидко та злагоджено: перший з бійців
знімає шолом, одночасно другий знімає бронежилет. |
Перевірте пораненого на наявність притомності
та рівня свідомості. |
Визначення притомності.
(1) Після того, як ви наблизились до пораненого, запитайте гучним, але
спокійним голосом: «З тобою все гаразд?». Легенько струсніть та похлопайте
пораненого по плечу.
(2) Якщо поранений притомний, запитайте у нього, в якому місці він
відчуває біль або інші незвичні відчуття. Це допоможе виявити рівень свідомості
постраждалого та надасть вам інформацію, яку можна буде використати під час
надання йому допомоги.
(3) Для виявлення рівня свідомості поставте пораненому питання, які
вимагають більш розгорнутих відповідей, ніж «так» або «ні». Приклади таких
питань: «Як тебе звати?», «Яке сьогодні число?» та «Де ми знаходимось?».
(4) Якщо поранений не відповідає, перевірте його реакцію у відповідь на
біль, для чого енергійно потріть грудну кістку (грудину) кісточками ваших
пальців або міцно стисніть м’яз у складці між великим та вказівним пальцем
пораненого.
Визначення рівня свідомості.
Визначте рівень свідомості пораненого, використовуючи шкалу AVPU. Зміни в
оцінці свідомості пораненого за шкалою AVPU можуть свідчити про зміни стану
його здоров’я, особливо якщо постраждалий отримав поранення голови. Перевіряйте
в подальшому рівень свідомості пораненого приблизно кожні 15 хвилин, відмічаючи
її відповідною буквою, де:
• A (alert = притомний) –
поранений боєздатний, знаходиться в ясній свідомості, знає хто він є, дату, де
він, тощо.
• V (verbal = словесний,
вербальний) – поранений не усвідомлює того, що відбувається, але все-таки
відповідає на вербальні (голосові) команди.
• Р (pain = біль) – поранений
реагує на біль, але не на словесні накази.
• U (unresponsive =
непритомний) – поранений непритомний, не реагує на накази та біль.
ПРИМІТКА: Поранений, який кричить на вас, розповідає вам про те, що
сталося або виконує схожі дії, знаходиться при ясному розумі.
ПРИМІТКА: Якщо поранений знаходиться при ясному розумі або реагує на
голосові команди, не перевіряйте його реакцією на біль.
Оцініть стан пораненого застосовуючи правило C-A-B-C (Критична кровотеча
– Дихальні шляхи – Дихання – Циркуляція) і надавайте пораненому необхідну
допомогу.
Поверніть пораненого на спину, якщо він лежить на животі. Після того, як
ви поклали постраждалого на спину, ви може дати оцінку пошкодженням та надати
допомогу. Якщо ви його перевертаєте, звертайте увагу на будь-які поранення, які
можуть бути у нього, особливо в області грудної клітки, якщо він лежить на
животі.
Огляньте пораненого на наявність незупинених та таких, що знову
відкрились, небезпечних для життя сильних кровотеч.
Крок 3.
Надайте допомогу відповідно до виявлених пошкоджень:
• Якщо не дихає - виконайте серцево-легеневу
реанімацію;
• При наявності зовнішньої кровотечі - застосуйте
засоби для її зупинки;
• При наявності ран, опіків - накладіть пов'язки;
• При наявності рани грудної клітки - накладіть
пов'язку;
• При наявності проникаючого поранення грудної клітки,
коли з рані чутно, як виходить повітря, або виходить кровава піна - необхідно
закрити отвір матеріалом, який не пропускає повітря (зовнішня упаковка
індивідуального перев'язувального пакету, клейонка, целофан)
• При наявності стороннього предмета в рані -
зафіксуйте його в рані;
• При переломах - фіксація переломів.
Крок 4
Усім непритомним пораненим, яким надано домедичну
допомогу, очікуючи подальшого перенесення в медичний пункт, надайте Стабільне
положення на боці, щоб вони не задихнулися від западання язика.
Поранених у свідомості, але зі зміною поведінки
(психіки), необхідно терміново роззброїти, оскільки існує загроза неадекватного
застосування ними зброї та поранення інших бійців. Причинами
зміни поведінки (психіки) можуть бути: черепно-мозкова травма; шок; гіпоксія;
використання наркотичних знеболювальних засобів; психоемоційний стрес.
Найбільш характерні ознаки психологічних розладів:
безглуздий і хаотичний руховий неспокій; відчуття виснаженості та нереальності
навколишніх подій; емоційна віддаленість від оточення; почуття провини; ворожі
дії щодо людей, які оточують; неадекватне сприйняття (ігнорування) наявних
пошкоджень.
Якщо поранений знаходиться при ясному розумі, розмовляє, та у нього не
спостерігається розладу дихання, вплив на його дихальні шляхи не потребується.
Проте, продовжуйте спостерігати за диханням постраждалого, оскільки його стан
може погіршитись. Якщо поранений несвідомий або має труднощі з диханням,
виконайте процедури, вказані нижче.
(1) Виконати прийом «нахил голови назад — підйом
підборіддя» або потрійний прийом (закинути голову, висунути нижню щелепу і
відкрити рот). (малюнок 3-1) М’язи язика пораненого, який перебуває у
несвідомому стані можуть розслаблятися, приводячи до того, що його язик
заблокує дихальні шляхи, оскільки западе всередину та перекриє просвіт трахеї
(дихального горла). Використання прийому «нахил голови — підйом підборіддя» або
«потрійного прийому» для того, щоб підняти язик із просвіту трахеї може
призвести до відновлення самостійного дихання пораненого.
(2) Перевірте дихання постраждалого,
використовуючи методику «дивіться-слухайте-відчувайте» (малюнок 4-1).
Прикладіть вухо до роту та носу постраждалого, таким чином, щоб ваше обличчя
було направлене на його грудину, та одночасно підтримуючи голову постраждалого,
використовуючи прийом «нахил голови — підйом підборіддя». Дивіться, як
підіймається та опускається грудна клітка та живіт
пораненого. Слухайте звуки його дихання. Відчувайте його
дихання на вашому обличчі.
|
|
|
(3) Зробіть штучне дихання,
якщо необхідно. Штучне дихання виконується виходячи із розрахунку один штучний
видих кожні п’ять секунд (не забувайте затискати ніс для запобігання втрати
повітря), якщо поранений не дихає. Перевірте пульс сонної артерії постраждалого
після виконання 12 видихів. Якщо поранений не дихає самостійно і пульс не
спостерігається, займіться іншим постраждалим. Якщо поранений не дихає
самостійно, але у нього є пульс, продовжуйте робити штучне дихання. Для цього
бажано використовувати спеціальну маску із клапаном для штучного дихання. Якщо
у вас є мішок Амбу скористайтеся ним для вентиляції легень.
(4) вставте носоглотковий повітропровід, якщо
необхідно.
- Якщо поранений непритомний і дихає самостійно, вставте носоглотковий
повітропровід (назофарингеальну трубку).
- Якщо притомний або непритомний поранений з обструкцією або з загрозою
обструкції дихальних шляхів (робить менше 2 вдихів кожні 15 секунд) – вставте
носоглотковий повітропровід (назофарингеальну трубку). Нормальне дихання у
непритомного пораненого може порушитися досить швидко, тому, за наявності
можливості, також вставте носоглотковий повітропровід такому пораненому.
(5) Дозвольте потерпілому у свідомості зайняти таке
положення, при якому найкращим чином будуть захищені дихальні шляхи, у тому
числі положення сидячи.
(6) Непритомного пораненого, у якого ви не виявили
додаткових пошкоджень, переведіть у стабільне положення на боці, як показано на
малюнку 4-2. Це дозволить крові, що накопичилася, слизовим виділенням,
блювотінню витікати через рот постраждалого, а не блокувати його дихання.
(7) Якщо
вишеописані заходи невдалі і якщо ви цьому навчені – виконайте конікотомію.
Обробіть будь-які відкриті ушкодження грудної клітини. (c-a-B-c)
Огляньте пораненого на предмет проникаючих поранень грудної клітки. Такі
поранення називають відкритими ранами грудної клітки або «всмоктуючими» ранами
грудної клітки. Якщо не зайнятися їх лікуванням, ці рани можуть призвести до
того, що повітря потрапить в грудну порожнину та викличе колапс (спадання)
легені.
(1) Оголіть груди та перевірте чи відповідає кількість
підйомів грудної клітки її опаданню. Приберіть мінімальну кількість одежі,
необхідну для оголення рани та її лікування. Максимально захистіть
постраждалого від впливу навколишнього середовища (спека та холод).
(2) Огляньте грудну клітку на предмет поранень.
Перевірте наявність вхідних та вихідних ран.
(3) Всі відкриті та / або присмоктуючи повітря рани
грудей слід негайно герметизувати спеціальною наклейкою з клапаном. Якщо
наклейка з клапаном відсутня, використовуйте спеціальну наклейку без клапана.
Якщо наклейки відсутні покладіть шматок повітронепроникної тканини на рану
(тканина повинна на 5 см виходити за межі поранення), коли поранений видихне,
та приклейте всі сторони повітронепроникної тканини.
(4) Слідкуйте за потерпілим на предмет розвитку
напруженого пневмотораксу. Якщо у потерпілого наростає гіпоксія, прогресує
порушення дихання, або розвивається гіпотензія і напружений пневмоторакс, слід
виконати декомпресію плевральної порожнини. Для цього підняти або повністю
видалити наклейку, якщо це не допомогло – ввести декомпресійну голку на стороні
поранення в 2-му межребер’ї по серединноключичній лінії за допомогою голки або
катетера 14G довжиною не менше 8 см. Переконайтеся, що точка вколювання голки
знаходиться латеральніше серединноключичної лінії, і голка не спрямована в бік
серця.
Прийнятна альтернативна точка введення голки – 4-е або 5-е міжребер’я по
передній пахвовій (підмишечній) лінії.
(5) Після того, як ви надали допомогу постраждалому з
відкритими пораненнями грудей, дозвольте пораненому сісти, якщо він в змозі це
зробити. Якщо постраждалий не може сісти, положіть його у відновне положення на
боці, постраждалою (пораненою) стороною донизу (якщо характер поранення це
дозволяє). Вага тіла спрацює в якості «шини» для постраждалої сторони.
(6) Постраждалим з середньоважкою/важкою ЧМТ за
можливості необхідно проводити інгаляцію кисню для підтримки рівня
сатурації> 90%.
Перевірте стан кровоспинного джгута, якщо він
застосовувався. (c-a-b-C) Якщо на етапі надання медичної допомоги
в умовах обстрілу ви накладали пораненому джгут для зупинки кровотечі
з ран кінцівок, перевірте кровотечу. Для цього:
(1) Звільніть рану від одягу і визначте, чи дійсно
потрібен джгут.
(2) Якщо джгут необхідний, накладіть другий джгут
прямо на шкіру пацієнта на 5-10 см вище рани і затягніть його. Після того, як
був накладений джгут, зніміть попередньо накладений джгут, який ви наклали
поверх форми пораненого солдата.
(3) Якщо час і тактична обстановка дозволяють,
перевірте пульс дистальніше (далі) від рани. Якщо пульс все ще присутній,
розгляньте можливість дотягування джгута або використання другого джгута,
накладеного поруч і трохи проксимальніше (вище) першого для припинення
кровотоку в кінцівці.
(4) Огляньте і чітко позначте на джгуті або незакритих
одягом частинах тіла пораненого час його накладення. Використовуйте незмивний
маркер.
(5) Якщо накладення джгута не потрібно, використовуйте
тиснучу пов’язку, прямий тиск на рану, підняття кінцівки, та / або
гемостатичний засіб, такий як кровоспинний бинт Combat Gauze ™ чи інший для
зупинки кровотечі. Потім повністю відпустіть, але не знімайте джгут (CAT
турнікет) з кінцівки. В разі поновлення кровотечі ви зможете швидко його
затягнути. Замінюючи джгут тиснучою пов’язкою або зупиняючи кровотечу з рани
іншими методами, ви можете зберегти пораненому кінцівку.
2.Тактично значущі ознаки шоку в поранених
Травматичний шок —
небезпечна для життя нервово-рефлекторна реакція організму у відповідь на
сильний больовий подразник, яка виникає під час поранень, переломів, опіків та
інших тяжких уражень. Шок характеризується розладом діяльності центральної
нервової системи, кровообігу, обміну речовин та інших життєво важливих функцій.
Спричинити шок може
будь-яка тяжка травма. Залежно від часу розвитку шоку розрізняють первинний
(виникає відразу ж після поранення) і вторинний (виникає під час необережного транспортування
хворого, його переохолодження, поганої іммобілізації кінцівок, недостатніх
заходів з попередження шоку).
У розвитку шоку
розрізняють дві фази: збудження та гальмування. Відразу ж після виникнення
травми розвивається перша фаза — збудження як відповідь на сильний больовий
подразник. При цьому потерпілий виявляє неспокій, кричить, скаржиться на біль.
Його шкіра бліда (Але пульс і артеріальний тиск нормальні), голос глухий, мова
уривчаста. Ця фаза триває недовго — 10—15 хв. і не завжди може бути визначена.
Далі спостерігається
прояв другої фази — гальмування. Сили організму швидко виснажуються і поступово
пригнічуються функції багатьох його систем. Потерпілий виявляє байдужість до
навколишнього. Артеріальний тиск швидко падає, пульс стає слабким і частим,
дихання — ледве помітним. Знижується температура тіла, шкіра набуває землистого
відтінку, виділяється холодний, липкий піт.
Залежно від тяжкості
розрізняють шок легкий, середньої тяжкості і тяжкий.
Перша допомога під
час піскового стану тим ефективніша, чим раніше вона буде надана. Основними
заходами є ліквідація чи послаблення болю, зупинка кровотечі, іммобілізація
кінцівок у разі переломів. Вкрай неприпустиме переохолодження. Хворого можна
покласти горизонтально, голову трохи опустити. Рекомендується звільнити шию і
груди від одягу, послабити ремені, дотримуватися повної тиші. У випадках, коли
немає спеціального знеболювального засобу (новокаїн використовують для
місцевої, гідрохлорид морфіну — для загальної анестезії), потерпілому можна дати
випити трохи алкоголю: вина, горілки, розведеного спирту за умови відсутності
проникних поранень живота. Також показані гарячий чай, кава. Потерпілого тепло
вкривають і доставляють у медичний заклад.
Загальні правила надання домедичної допомоги у
секторі обстрілу.
Знімати з пораненого засоби захисту (шолом,
бронежилет) не можна, оскільки Ви тим самим піддаєте себе додатковому ризику
бути ураженим вогнем противника.
Транспортувати пораненого із сектору обстрілу слід
тільки в тому разі, коли дозволяє тактична ситуація.
У секторі обстрілу можна виконати зупинку зовнішньої кровотечі при
локалізації рани в ділянці шиї, рук чи ніг (видима рана, з якої витікає кров,
пляма на одежі або калюжа крові під частиною тулуба, рукою чи ногою).
У секторі обстрілу слід зупиняти виключно! небезпечну
для життя кровотечу (інтенсивне витікання крові з рани, видима калюжа крові
Під час виконання будь-якої маніпуляції в секторі обстрілу поранений і той,
хто його рятує, перебувають у небезпеці, тому все необхідно робити максимально
швидко з дотриманням правил особистої безпеки (рятувальник не підіймається вище
тіла пораненого, який лежить на землі).
3. Зупинка всіх інших видів зовнішніх кровотеч.
Внутрішня кровотеча, причини виникнення та ознаки. Допомога при появі ознак
внутрішньої кровотечі.
Внутрішні кровотечі підрозділяють на явні
(кривава блювота, кровохаркання, темний "баріться" стілець, червона
сеча, кров'янисті маткові виділення) і приховані - внутрішньопорожнинні,
невидимі оком.
Ознаки
Ознаками будь-якого
кровотечі є раптово з'являється і швидко наростаюча загальна слабкість,
запаморочення, потемніння в очах, шум у вухах, спрага. При огляді хворий
блідий, мало активний. Дихання поверхневе, прискорене. Пульс частий.
Легеневе кровотеча
наступає при ушкодженні легенів. Причинами можуть бути травми - сильний удар в
груди, перелом ребер з ушкодженням легені і т. п. Легеневі кровотечі можуть
бути й наслідком ряду захворювань легенів і серця-туберкульозу легенів, рака
легені, хронічного бронхіту з абсцесами, мітральної вади серця та ін У хворого
при кашлі з мокротинням починає виділятися червона піниста кров
(кровохаркання), іноді в значних кількостях.
Перша допомога:
надати хворому положення напівсидячи, розстебнути
одяг, що стискує ;
заспокоїти хворого, забезпечити приплив свіжого
повітря, краще холодного;
на груди покласти міхур з льодом;
дати всередину таблетку Кодтерпін, настоянку алтея або
термопсису по 20-30 крапель, внутрішньом'язово ввести 10 мл 10% розчину
глюконату кальцію.
Всяке легенева
кровотеча - грізна ознака важкого захворювання, тому основним завданням є
якнайшвидша доставка хворого в стаціонар! Шлунково-кишкова кровотеча
Шлунково-кишкова кровотеча є ускладненням ряду захворювань, найчастіше
виразкової хвороби шлунка та дванадцятипалої кишки, рідше - ерозивного
гастриту, варикозного розширення вен стравоходу, опіків слизових оболонок, рака
шлунка і кишечника, виразкового коліту й геморою при кровотечі із заднього
проходу .
Нерідко кровотечі
бувають масивними, що приводять до смерті хворого від великої втрати крові,
інакше кажучи - гострого недокрів'я.
Прояви:
Поряд із загальними ознаками недокрів'я проявами
шлунково -кишкової кровотечі є кривава блювота або блювота "кавовою
гущею". Такий вид приймає кров після впливу на неї шлункового соку - колір
- темно-коричневого, у вигляді згустків. Через деякий час у таких хворих з'являється
частий рідкий і "баріться" стілець.
Перша допомога:
строгий постільний режим;
міхур з льодом на область шлунка;
всередину по дві столові ложки 10% розчину хлористого
кальцію через одну годину.
Хворим з явищами
внутрішнього шлунково-кишкового кровотечі категорично забороняється: давати
проносне, ставити клізму, надавлювати на живіт, класти грілки, а також вводити
в організм будь-які речовини, що стимулюють серцеву діяльність.
Внутрішньопорожнинне
кровотечі в грудну пли черевну порожнину виникають при травмах і деяких
захворюваннях. Скапливающаяся кров здавлює легеню, викликаючи порушення
дихання, а в черевній порожнині проявляється болючими відчуттями, нерідко
досить інтенсивними.
Втрата одного - півтора літрів крові небезпечна для
життя хворого, призводить до розвитку важкого недокрів'я!
Перша допомога:
Потерпілого укласти
на рівну поверхню. Підняти кінцівки нагору, як показано на рис. 21. На область
передбачуваного кровотечі покласти міхур з льодом. Спробувати екстрено
госпіталізувати хворого в хірургічний стаціонар. Джерело: інтернет-видання
"MED + info" розділ "Перша допомога" на сайті
www.medinfo.ru
Якщо потерпілий
відкашлюється яскраво-червоною кров'ю - кровотеча в легенях. При цьому дихання
утруднене. Хворого кладуть у напівлежаче під спину кладуть валик, на груди
кладуть холодний компрес. Забороняється говорити і рухатися, потрібна
госпіталізація.
Кровотеча з травного
тракту характеризується блюванням темно-червоною кров'ю, що зсілася. Положення
потерпілому забезпечується те саме, що й під час кровотечі з легень, але ноги
згинаються в колінах. При звичайній втраті крові може розвинутися гостре
недокрів'я, виникнути шок. Перш за все треба зупинити кровоточу, за можливістю
напоїти чаєм. Потім тілу потерпілого надають такого положення, в якому голова
для нормального її кровозабезпечення має бути дещо нижче тулуба.
Геморагічний шок
Стан організму, який виникає внаслідок гострої крововтрати та
характеризується вираженим пригніченням центральної нервової системи, розладами
серцево-судинної системи, дихання і обміну речовин.
Його розвиток і
тяжкість залежать від об’єму, швидкості крововтрати та централізації
кровообігу, як захисної біологічної реакції, яка спрямована на забезпечення
функції життєво важливих органів: серця, легень, печінки, мозку тощо. Однак
тривала централізація кровообігу, як правило, супроводжується виходом рідкої
частини крові в інтерстиціальний простір, внаслідок чого кров у периферичних
судинах згущується, швидкість її руху сповільнюється, еритроцити злипаються між
собою, що призводить до утворення “сладжів” – конгломератів еритроцитів (так
само ведуть себе тромбоцити), внутрішньосудинного згортання крові, утворення
тромбів й коагулопатії (синдром ДВЗ). Ці внутрішньосудинні тромби
блокують капіляри, що зумовлює порушення мікроциркуляції в органах і тканинах.
Внаслідок цього розвивається синдром малого викиду серця, погіршується
постачання організму киснем (розвивається циркуляторна, гемічна і гіпоксична
гіпоксія) й виникає поліорганна недостатність.
Клінічні ознаки. Залежно від тяжкості перебігу розрізняють три
стадії геморагічного шоку:
І стадія – компенсований геморагічний шок (при крововтраті не більше 1000 мл). Хворі в
свідомості, дещо збуджені. Шкірні покриви бліді, відмічається тахікардія
(90-100 уд./хв). Артеріальний тиск у межах норми, хоча серцевий викид
зменшений, а діурез становить 20-35 мл на годину.
ІІ стадія – декомпенсований зворотний геморагічний шок (при крововтраті 1500 мл). Стан хворого
погіршується, підсилюється блідість шкірних покривів, з’являється тахікардія
(пульс до 120 уд./хв), систолічний тиск знижується до 100 мм рт. ст.,
збільшується пульсовий тиск. Появляється дихальна недостатність. В умовах
гіпоксії тканин в організмі утворюються токсичні продукти (молочна,
піровиноградна кислоти тощо), внаслідок чого виникає метаболічний ацидоз. Зміна
кислотно-лужної рівноваги негативно відображається на багатьох функціях
організму: скоротливій здатності міокарда, видільній функції нирок, функції
центральної нервової системи.
ІІІ стадія – необоротний геморагічний шок (крововтрата більше 1500 мл). Стан хворого
погіршується і проявляється глибокими порушеннями функцій ЦНС, органів дихання,
кровообігу тощо. Так, різке зниження кровообігу через нирки завершується
розвитком некрозу канальців і нирковою недостатністю. Про необоротність шоку
може свідчити тривала гіпотонія (більше 12 год), затьмарення свідомості,
анурія, акроціаноз.
Перша долікарська допомога. 1.Усі заходи першої долікарської допомоги
постраждалому (хворому) з геморагічним шоком повинні бути спрямовані на зупинку
кровотечі, поновлення ОЦК і профілактику рефлекторної зупинки серця – “синдром
пустого серця”.
4. Алгоритм дій
при кровотечі.
Порядок надання першої допомоги при
пораненнях:
1) зупинити кровотечу з рани різними засобами;
2) швидко закрити рану стерильною пов’язкою за
допомогою індивідуального перев’язувального пакету, чисто випраною бавовняною
тканиною або носовою хустинкою:
Запам’ятайте :
![]() не можна торкатися рани руками ;
не можна торкатися рани руками ;
![]() недопустимо промивати рану водою, прикладати землю та інші так звані
„народні ліки”;
недопустимо промивати рану водою, прикладати землю та інші так звані
„народні ліки”;
![]() забруднену шкіру біля рани слід протерти стерильною ватою, марлею з індивідуального
перев’язувального пакету (ІПП);
забруднену шкіру біля рани слід протерти стерильною ватою, марлею з індивідуального
перев’язувального пакету (ІПП);
![]() якщо сприяють умови, краї рани змазати йодом або зеленкою (не допускати
попадання їх в рану - може бути опік та повільне заживання);
якщо сприяють умови, краї рани змазати йодом або зеленкою (не допускати
попадання їх в рану - може бути опік та повільне заживання);
![]() не вилучати з рани зайві предмети, особливо ті, які знаходяться в тканинах;
не вилучати з рани зайві предмети, особливо ті, які знаходяться в тканинах;
![]() закрити рану стерильною серветкою чи марлею (не ватою!), а потім зверху
накласти вату та забинтувати;
закрити рану стерильною серветкою чи марлею (не ватою!), а потім зверху
накласти вату та забинтувати;
3) створити нерухомість (іммобілізацію) місця
пошкодження;
4) провести прості протишокові заходи (введення
болезаспокійливих ліків, які є в індивідуальній аптечці; давати пити гаряче,
якщо не ушкоджений живіт; укутування потерпілого);
5) забезпечити обережне транспортування потерпілого у
лікувальний заклад.
Проникаючі поранення
грудної клітини надзвичайно небезпечні тим, що при них можуть
бути пошкоджені внутрішні органи (серце, легені, аорта), поранення яких
ведуть до тяжкого внутрішнього крововиливу і швидкій смерті. Крім того
небезпека для життя пораненого обумовлена попаданням повітря в плевральну
порожнину (пневмоторакс) і в результаті цього здавлюванням легеня, зміщуванням
серця.
На рану грудної клітини слід негайно
наложити герметизуючу (оклюзіонну) пов’язку за допомогою липкого пластиру, який
накладається у вигляді черепиці, за допомогою марлі, промоченої вазеліном, або
з ППІ: на рану кладеться стерильна ватно–марлева подушечка, потім прогумована
оболонка індивідуального перев’язувального пакета, що не пропускає повітря, і
туго забинтовується. Герметизуючий матеріал повинен повністю закривати рану,
виступаючи за її краї на 1-2 см.
Проникаючі поранення
живота можуть призвести до розриву печінки, селезінки з рясно внутрішньою
кровотечею або до ушкодження шлунка і кишки і запаленню очеревини (перитоніту).
Описана ситуація нерідко ускладнюється випаданням через рану черевної стінки кишківника
або сальника.
Органи, що випали, ні в якому разі не
вправляти, а прикрити стерильною (чистою) тканиною, марлею, поверх якої
накласти шар вати і закріпити пов’язкою. Не поїти і не годувати хворого,
не давати ліки через рот.
Транспортувати його в лежачому положенні з
піднятою верхньою частиною тулуба і зігнутими в колінах ногами.
Найбільш надійним способом припинення
сильної артеріальної кровотечі є накладання джгута.
Сучасний гумовий джгут – гумова стрічка довжиною 125
см, шириною 2,5 см з кріпленням на кінцях.
Особливості зупинки
кровотечі з носа, вуха і рота
Носові кровотечі
виникають при пошкодженнях носа, переломах черепа, як ускладнення різних
соматичних захворювань. При цій кровотечі кров може попадати в дихальні шляхи і
шлунок, викликати блювання, кашель. У цих випадках хворий стає неспокійним,
кашляє, що підсилює кровотечу.
Перша долікарська
допомога.
1. Надаючи допомогу
такому хворому, передусім його необхідно заспокоїти і переконати, що різкий
кашель, збуджена розмова, неспокійна поведінка тільки підсилюють кровотечу.
2. Хворого необхідно
посадити, дещо нахилити йому голову вперед, що запобігає попаданню крові в
носоглотку. При неможливості надання хворому вертикального положення його слід
покласти на бік або на живіт. На ділянку носа необхідно покласти загорнутий у
хустинку міхур із льодом. Якщо його немає, намочити в холодній воді бинт, вату,
шматок тканини. Якщо кровотеча не зупиняється, то слід притиснути обидві
половини носа до носової перегородки на 3-5 хв. Кров, що потрапляє в рот, хворий
повинен випльовувати.
3. При неможливості
зупинки кровотечі необхідно тампонувати носові ходи сухим або змоченим у
розчині пероксиду водню шматком вати або смужкою бинта, величина якого повинна
бути достатньою для тугого заповнення носового ходу.
Кровотеча з вуха
виникає при пораненнях зовнішнього слухового проходу і переломах основи черепа.
Домедична допомога.
Постраждалого
вкладають на здоровий бік і голову злегка припіднімають. При незначних
кровотечах із слухового проходу не рекомендується його тампонувати, промивати й
очищати, у слуховий прохід вводять лише шматок марлі, складеної у вигляді
турунди, змоченої в антисептичному розчині. Тампонаду слухового проходу
здійснюють тільки при сильних кровотечах. При відсутності ефекту від тампонади
хворого слід терміново направити в лікарню.
V. УЗАГАЛНЕННЯ І СИСТЕМАТИЗАЦІЯ ЗНАНЬ УЧНІВ
1. Кровотечі, їх класифікація
2) Який алгоритм дій при кровотечі.?
VI. ВИСНОВКИ
Оскільки, основними причинами смерті у 80-90% поранених стали масивна
крововтрата та гіповолемічний шок (стан,
що виникає у разі різкого зниження ефективного об’єму циркулюючої крові), тому, правильна оцінка кровотечі і вчасне
надання домедичної допомоги є дуже важливим для збереження життя постраждалим в
екстремальних ситуаціях та пораненим учасникам збройних конфліктів.
VІІ. ДОМАШНЄ ЗАВДАННЯ
1.Самостійно відпрацювати та закріпити викладений матеріал.
18.04.2022р. - 22.04.2022р.
АК-34, АК-35, АКОФ-37
Уроки № 44, 45, 46
Надання домедичної допомоги у секторі обстрілу
Правило друге
11.04.2022р. - 15.04.2022р.
АК-34, АК-35, АКОФ-37
Уроки № 42, 43
Надання домедичної допомоги при переломах і вивихах
Порядок надання домедичної допомоги постраждалим у разі переломів і вивихів визначає механізм її здійснення, якщо є підозра на травми кісток кінцівок чи вивихи. Основним завданням надання домедичної допомоги під час переломів є проведення насамперед тих заходів, від яких залежить збереження життя постраждалого.
Перед наданням допомоги необхідно переконатися у відсутності небезпеки на місці події для себе та постраждалого від травмувального чинника, що вже діяв, і загрози від зовнішнього середовища. Якщо місце небезпечне, то треба дочекатися прибуття рятувальників.
Необхідно перед оглядом та початком надання постраждалому домедичної допомоги одягнути одноразові гумові або латексні рукавички (іл. 34.1) і тільки після цього надавати йому допомогу.
Перед тим як надавати допомогу постраждалому, треба отримати від нього пряму або непряму згоду (якщо він притомний).

Іл. 34.1. Перед початком надання постраждалому домедичної допомоги необхідно одягнути одноразові гумові або латексні рукавички
Спочатку треба швидко провести огляд постраждалого для визначення, чи він притомний і дихає;
- викликати бригаду екстреної (швидкої) медичної допомоги;
- якщо в постраждалого відсутнє дихання, потрібно негайно розпочати серцево-легеневу реанімацію;
- визначити характер перелому — відкритий чи закритий;
За наявності у постраждалого ознак відкритого перелому треба:
- звільнити рану від одягу, за необхідності розрізати одяг над нею (за можливості по шву) і визначити, чи дійсно потрібно накладати джгут на кінцівку для зупинки артеріальної кровотечі (іл. 34.2);
- за необхідності зупинки артеріальної кровотечі потрібно накласти джгут вище за рану, але не в ділянці перелому (Іл. 34.3);
- за відсутності артеріальної кровотечі накласти чисту, стерильну пов’язку на рану;
- допомогти постраждалому вибрати таке зручне положення, яке найменше завдаватиме йому болю;
- для попередження виникнення в постраждалого травматичного шоку іммобілізувати (знерухомиги) пошкоджену кінцівку за допомогою стандартного обладнання (шин) чи підручних засобів (шок—це патологічна зміна функцій життєвих систем організму, що супроводжується порушенням дихання і кровообігу);
Заборонено вправляти кінці та уламки зламаних кісток, накладати шину до рани або фіксувати до місця перелому.
- укрити постраждалого термопокривалом/покривалом (Іл. 34.4), яке допоможе зберегти тепло організму постраждалого або, навпаки, захистить його від дії прямих сонячних променів;
- потім забезпечити постійний нагляд за постраждалим до прибуття бригади екстреної (швидкої) медичної допомоги;
- за наявності можна дати постраждалому ненаркотичний знеболювальний засіб;
- надати постраждалому психологічну підтримку, заспокоїти.

Іл. 34.4. Термопокривало в упаковці
Домедичну допомогу при усіх травмах кінцівок треба надавати, як і під час при переломів, доки не стануть відомі результати рентгенограми. Не можна вправляти вивих, надаючи домедичну допомогу, бо часто важко встановити, вивих це чи перелом, а також тому, що вивихи можуть ускладнювати тріщини та переломи кісток.
За наявності в постраждалого ознак закритого перелому або вивиху треба:
- допомогти постраждалому вибрати таке зручне положення, яке найменше завдаватиме йому болю;
- іммобілізувати (знерухомити) пошкоджену кінцівку за допомогою стандартного обладнання (шин) чи підручних засобів;
- укрити постраждалого термопокривалом/покривалом;
- якщо є підозра на вивих, на ушкоджений суглоб прикласти холод (змочені холодною водою рушник, хустку, а ліпше наповнені льодом кілька пакетів або грілку з тонкостінної гуми (іл. 34.5);
- забезпечити постійний нагляд за постраждалим до прибуття бригади екстреної (швидкої) медичної допомоги;
- надати постраждалому психологічну підтримку, заспокоїти;
- у разі погіршення стану постраждалого до приїзду бригади екстреної (швидкої) медичної допомоги повторно зателефонувати диспетчеру екстреної (швидкої) медичної допомоги.
За умови задовільного стану постраждалий з вивихом верхніх кінцівок після проведення їх іммобілізації може прийти в лікарню сам або бути доправлений туди на будь-якому транспортному засобі в положенні сидячи.

Іл. 34.5. Прикладання грілки з тонкостінної гуми з льодом, якщо є підозра на вивих, на ушкоджений суглоб
Постраждалого з вивихом нижніх кінцівок транспортують у положенні лежачи.
Постраждалого з вивихом необхідно швидше доставити до лікаря, тому що свіжі вивихи вправляти значно легше, ніж застарілі. Уже через 3-4 год після травми в ділянці пошкодженого суглоба розвивається набряк тканин, скупчується кров, що ускладнює вправлення вивиху.
Порядок надання домедичної допомоги при переломах і вивихах.
1. Яке основне завдання надання домедичної допомоги під час перелому?
2. Що треба зробити тому, хто надаватиме допомогу постраждалому, перед тим як її надавати?
3. Який порядок надання домедичної допомоги під час перелому?
4. Який порядок надання домедичної допомоги в разі вивиху?
5. Як можна транспортувати до лікарні постраждалого з вивихом верхніх кінцівок після проведення їх іммобілізації?
6. Як можна транспортувати до лікарні постраждалого з вивихом нижніх кінцівок після проведення їх іммобілізації?
7. Виконайте завдання, яке містить ситуативну задачу.
Складіть письмові рекомендації, у яких визначте обсяг і послідовність надання домедичної допомоги.
Постраждала сорокарічна жінка під час ДТП після удару автомобіля об дерево відчула хруст та різкий біль у нижній третині правої гомілки. Вона змогла самостійно вибратися з машини, але відразу втратила притомність.
Під час огляду виявлено, що гомілка її правої ноги деформована, тому зняти чобіт неможливо. Після того, як чобіт був розрізаний по шву та обережно знятий, з нього вилилося до 200 мілілітрів крові (близько однієї склянки). На передній поверхні правої гомілки видно рану завдовжки до шести сантиметрів, із якої назовні виглядає обломок кістки та крапає кров.
Домашнє завдання:
Записати і вивчити алгоритм надання долікарської допомоги при переломах і вивихах.
04.04.2022р. - 08.04.2022р.
АК-34, АК-35, АКОФ-37
Уроки № 40, 41
Надання домедичної допомоги при кровотечах
· Будь – яка кровотеча є небезпечною для людини: зменшення кількості крові, що циркулює, зумовлює погіршення діяльності серця і недостатнє постачання кисню до життєво важливих органів (мозок, печінка, нирки, легені).
· Залежно від того, яка судина кровоточить, розрізняють капілярну, венозну та артеріальну кровотечі. При зовнішній капілярній кровотечі кров виділяється рівномірно зі всієї рани; при венозній кровотечі – витікає рівномірним струменем, має темно – вишневе забарвлення (якщо пошкоджено крупну вену, струмінь крові може пульсувати у ритмі диханню); при артеріальній кровотечі кров має яскраво – червоний колір, б’є сильним уривистим струменем (фонтаном), викиди крові відповідають ритму серцевих скорочень.
Зупинка капілярної та венозної кровотечі
· Насамперед необхідно подбати про запобігання зараженню хворобами, які передаються через кров, та вдягнути одноразові гумові рукавички. Щоб встановити джерело кровотечі, слід оголити рану потерпілого, знявши чи розірвавши одяг.
· На поверхню рани накласти стерильну пов’язку або чисту тканину (носовичок, рушник тощо) і притиснути пальцями чи долонею. Натискати слід рівномірно, тоді кровотеча зупиниться впродовж 10 хвилин. Якщо цього не сталося, можливо, ви натискаєте недостатньо сильно, чи не в тому місці. Спробуйте натискати сильніше, охоплюючи більшу поверхню рани.
· Не бажано тиснути на рану, якщо у ній є фрагменти кісток, сторонні предмети тощо. У такому разі для зупинки кровотечі слід використовувати кільцеву подушечку. Зробити таку подушечку можна з вузького бинта, шматка тканини тощо. Насамперед слід зробити петлю, обмотавши тканину декілька разів навколо пальців. Потім вільний кінець тканини обмотати навколо петлі, поки не утвориться кільце.
· При кровотечі через поранення руки чи ноги слід підняти пошкоджену кінцівку, щоб зменшити прилив крові. Утримуючи підняте положення кінцівки, слід продовжувати натискати на рану.
· Після зупинки кровотечі накласти на рану щільну пов’язку та перебинтувати вище і нижче місця поранення. Не варто перебинтовувати занадто міцно, щоб не порушити кровообіг. Перевірити кровообіг можна за допомогою тесту наповнення капілярів. У нормальному стані, при піднятті кінцівки чи натисканні на нігтьове ложе шкіра блідне. Опускаючи кінцівку чи припиняючи натиск на нігтьове ложе, шкіра набуває попереднього забарвлення впродовж 2 – 3 секунд.
Зупинка артеріальної кровотечі
· Кровотечу необхідно зупинити негайно, наклавши джгути чи щільну пов’язку, щоб попередити її раптове, неконтрольоване поновлення.
· Терміново викликати швидку медичну допомогу.
· При сильних артеріальних кровотечах, джгута чи щільної пов’язки зазвичай недостатньо. Щоб попередити швидку крововтрату, слід натиснути на точки притиснення артерій – плечову (на внутрішній поверхні плеча) і стегнову. Ці точки розміщено у місцях, де артерії проходять близько до шкірних покривів і їх можна притиснути до кістки.
Способи тимчасової зупинки артеріальної кровотечі (протипоказано при переломах)
· Місце кровотечі: кисть і передпліччя.
Дії: руку максимально зігнути у ліктьовому суглобі до плеча і зафіксувати джгутом або ременем.
· Місце кровотечі: гомілка і нижня третина стегна.
Дії: ногу максимально зігнути у колінному суглобі, підняти гомілку до стегна і зафіксувати, підклавши м’який валик у підколінну ямку.
· Місце кровотечі: верхня третина стегна і пахвина.
Дії: ногу максимально зігнути у тазостегновому та колінному суглобах, притиснути до тулуба та зафіксувати ременем через поперек.
· Місце кровотечі: підключична ділянка.
Дії: випрямлені руки слід максимально завести за спину і стягнути у ліктьових суглобах.
Накладання джута
· Окрім наявного гумового джгута, можна використовувати широкі еластичні матеріали (широкий ремінь, складений у декілька шарів бинт, тканину, одяг тощо). Не можна використовувати мотузки, дроти, вузькі ремені та ін.
· Джгут накладають вище рани і якомога ближче до неї (але не на суглоб). Під джгут слід підкласти хустку, платок, рушник чи будь-яку іншу тканину.
· Джгут слід затягнути до моменту зупинки кровотечі з рани і зникнення пульсу нижче рани. Правильність накладання джгута визначають за припиненням кровотечі. Якщо джгут затягнено слабо і здавлені тільки вени, кровотеча продовжуватиметься, а шкірні покриви набудуть ціанотичного забарвлення.
· Джгут надійно закріплюють та записують час його накладання (найкраще написати ці данні на шкірі потерпілого).
· Джгут на кінцівці має залишатися не більше двох годин влітку і однієї години взимку. У холодну пору року перетягнуту кінцівку утеплюють, наприклад, за допомогою одягу.
· Кінцівку з накладеним джгутом слід іммобілізувати. Варто постійно слідкувати, щоб постраждалий не зняв джгут чи щільну пов’язку.
28.03.2022р. - 01.04.2022р.
АК-34, АК-35, АКОФ-37
Уроки № 38, 39
Домедична допомога при порушенні прохідності дихальних шляхів. Прийом Хеймліка.
Вивчивши цю тему, ми:
• дізнаємося, що може спричинити раптову непрохідність дихальних шляхів;
• визначимо порядок дій щодо надання першої допомоги при обструкції за методом Геймліха;
• визначимо характеристики та особливості термінальних станів, які потребують екстрених реанімаційних заходів;
• ознайомимося із алгоритмом дій у наданні першої допомоги при різних невідкладних станах людини.
1. Причини та основні прояви повної та неповної непрохідності верхніх дихальних шляхів
Дихальна система одна з найважливіших в організмі людини. Для життєдіяльності тіла необхідний кисень. Організм отримує його саме завдяки функціонуванню дихальної системи, яка під час дихання забезпечує постачання кисню та виводить із тіла водяні пари та вуглець. Отже, порушення цієї системи становить надзвичайну небезпеку для життя людини.
Непрохідність (обструкція) дихальних шляхів — гострий стан, який виникає при грубих порушеннях в людини біомеханіки дихання та ковтання.

Дихальна система людини
Серед чинників, що зумовлюють раптову обструкцію, найпоширенішими є потрапляння в дихальні шляхи сторонніх тіл (зокрема, шматків їжі, ґудзиків, інших дрібних предметів), їх механічну закупорку блювотними масами, слизом або рідиною (наприклад, водою).
Також порушення прохідності дихальних шляхів може виникнути в результаті западання язика й надгортанника під час втрати людиною свідомості.
Зазвичай без своєчасної невідкладної допомоги вже за 5-6 хв постраждалий може загинути. Саме тому так важливо вжити оперативних заходів, спрямованих на безпосереднє звільнення дихальних шляхів, покращення альвеолярної вентиляції і газообміну та оптимізацію кисневого забезпечення організму людини.
Для визначення ступеня небезпеки, пов’язаної із потраплянням у дихальні шляхи сторонніх тіл, розрізняють неповну (часткову) та повну обструкцію.
Ознаки часткової непрохідності дихальних шляхів | Ознаки повної непрохідності дихальних шляхів |
• Постраждалий перебуває в свідомому стані • Постраждалий намагається відкашлятися (ефективний кашель) • У постраждалого хрипле та шумне дихання • Постраждалий може говорити (голос охриплий) | • Постраждалий рефлекторно хапається за горло, втрачає свідомість • Постраждалий не кашляє • У постраждалого відсутнє дихання • Постраждалий не може говорити |
Увага! Якщо в постраждалого спостерігаються слабкий кашель із шумними спробами вдиху, блідість шкіри, синюватий або сіруватий відтінок губ і нігтів, то надавати допомогу слід як у випадку повної непрохідності дихальних шляхів | |
2. Алгоритм відновлення прохідності верхніх дихальних шляхів. Прийом Геймліха
Надавати постраждалому домедичну допомогу щодо відновлення прохідності дихальних шляхів необхідно, зважаючи на його стан.
У випадку неповної обструкції постраждалого заохочують до прокашлювання та спостерігають за результатом: якщо спроби відкашлятись вдалі і прохідність дихальних шляхів відновлено, людині допомагають прийняти безпечне положення.
Якщо постраждалий не може відкашлятися та дихати (тобто настає повна обструкція), але ще перебуває в свідомості, то для відновлення прохідності дихальних шляхів слід негайно застосувати прийом Геймліха та подбати про виклик екстреної медичної допомоги, яка доставить людину до лікарні.
У разі виникнення повної обструкції та втрати свідомості перш за все слід забезпечити звільнення верхніх дихальних шляхів (як і при раптовій зупинці серця). Для цього голову постраждалого відкидають назад, виводять його нижню щелепу вперед (обережно при підозрі на травму шийного відділу хребта) та відкривають рот. За необхідності механічно очищують рот і глотку, видаливши сторонні предмети або речовини. Після цього викликають постраждалому екстрену медичну допомогу і проводять серцево-легеневу реанімацію.
ПОРЯДОК РЯТУВАЛЬНИХ ДІЙ

Непрохідність дихальних шляхів — небезпечний стан, що вимагає швидкого відповідного реагування. Тому при виникненні симптомів слід негайно надати екстрену допомогу, після якої для оцінки стану постраждалого потрібно звернутися до лікаря.
Прийом Геймліха

Для вилучення стороннього предмета з дихальних шляхів дуже дієвим є застосування прийому Геймліха — чергування ударів долонею по спині та абдомінальних поштовхів. Він передбачає кілька методів залежно від віку (дорослий чи дитина) та стану постраждалої людини.
Розглянемо два найпоширеніші методи.
До постраждалої людини зі збереженою свідомістю абдомінальний поштовх може бути застосований в положенні стоячи або сидячи. Для цього рятівник/рятівниця стає позаду постраждалої людини, нахиляє її вперед і наносить п’ять ударів по спині між лопатками (рис.1). Якщо обструкція дихальних шляхів не усунена, потрібно виконати п’ять поштовхів. Стиснувши одну долоню в кулак, рятівник/рятівниця прикладає її до живота постраждалої людини трохи вище пупка і нижче мечеподібного відростка (рис.2). Потім, міцно обхопивши кулак другою рукою, швидким різким рухом вдавлює кулак у живіт у напрямку вгору (рис.3). Надалі таким чином чергують по п’ять ударів та п’ять поштовхів до відновлення прохідності дихальних шляхів.

Якщо постраждала людина не може триматися на ногах, застосовують прийом Геймліха в положенні лежачи. Людина, яка надає допомогу, стає навколішки з будь-якого боку або над постраждалою людиною. Перегорнувши її на бік, надає п’ять ударів по спині між лопатками, потім вкладає на спину та сідає зверху в області суглобів (рис. 4). Нижню частину долоні однієї руки прикладає до живота по середній лінії трохи вище пупка і нижче мечеподібного відростка. Другу руку кладе поверх першої і різко натискає на живіт швидким рухом вгору по середній лінії (рис. 5). Повторювати прийом Геймліха слід до тих пір, поки дихальні шляхи постраждалої людини не будуть звільнені від стороннього предмета або рідини.
Застосовуючи прийом Геймліха, рятівник/рятівниця примусово виштовхує повітря з легень вгору, у дихальне горло й тим самим примушує перепону дихання вилетіти.
Дізнайтеся більше про Генрі Джуда Геймліха.
Алгоритм надання допомоги при втраті свідомості. Надання допомоги при різкому погіршенні загального стану
Порушення роботи кровоносної або дихальної системи створюють небезпеку для життя людини. Одним із найяскравіших показників таких порушень є втрата свідомості, що викликає найбільше занепокоєння й потребує негайного застосування заходів першої допомоги.
Втрата свідомості — це стан, при якому постраждала людина лежить нерухомо, не відповідає на запитання, не сприймає навколишні події. У такому випадку йдеться про порушення нервової діяльності, що супроводжується припиненням або значним зниженням реакцій організму на зовнішні подразники та на сприйняття відчуттів власного тіла.
Втрата свідомості виникає з різних причин. Проте всі вони пов’язані з одним і тим самим чинником, а саме — з ураженням мозку. Про стан людини, яка втратила свідомість, свідчать такі зміни в організмі: послаблення м’язової системи; закочування очних яблук; розширення зіниць та зниження їхньої реакції на світло; відсутність реакції на зовнішні подразники; зниження больової чутливості; блідість кожних покривів (або почервоніння у випадку перегрівання чи при тепловому ударі); зниження артеріального тиску; поява крапель поту на обличчі; прискорення або уповільнення пульсу до 40-50 ударів за хвилину.
Раптову втрату свідомості поділяють на короткочасну та довготривалу. Короткочасна зазвичай триває від кількох секунд до кількох хвилин. Це — непритомність, епілептичний напад, струс мозку, різка зміна артеріального тиску. Довготривала втрата свідомості спричиняє більш серйозні наслідки для організму. Навіть за умови своєчасної медичної допомоги такі стани дуже небезпечні для здоров’я людини. До них належать тяжкі черепно-мозкові травми, різновиди шоку, інсульт, значна втрата крові, отруєння та ін.
Знаючи, які симптоми характеризують короткочасну та довготривалу втрату свідомості, у чому полягає різниця між ними і як правильно надати домедичну допомогу, можна врятувати життя постраждалому.
Для того щоб надання допомоги було ефективним, необхідно дотримуватися кількох загальних правил незалежно від тяжкості симптомів втрати свідомості.
• Викликати екстрену медичну допомогу.
• Усунути чинники, що негативно впливають на постраждалу людину (забезпечити доступ свіжого повітря, перенести людину в тінь, у безпечне місце).
• Розстебнути одяг та послабити краватку, поясний ремінь на штанах.
• Перевірити наявність пульсу, торкнувшись сонної артерії на шиї.
• Забезпечити прохідність дихальних шляхів (за необхідності очистити ротову порожнину, усунути западання язика).
• Коли постраждала людина опритомніє, дати їй гарячий чай або каву, 20-30 крапель настоянки валеріани.
Алгоритм надання першої допомоги при короткочасній втраті свідомості (непритомності)

1. Покладіть постраждалу на спину, закиньте голову назад.
2. Надайте ногам постраждалої підвищеного положення на 15-20 см (якщо немає носової кровотечі або травми голови).
3. Поплескайте постраждалу по щоках, побризкайте холодною водою на обличчя.
4. Піднесіть до носа постраждалої шматок вати, змочений трьома краплями нашатирного спирту. Якщо немає такої можливості, натисніть на больову точку, розташовану над верхньою губою під перегородкою носа.
5. Якщо постраждала не прийшла до тями, її серцебиття та дихання зупинилися, виконайте заходи серцево-легеневої реанімації та зафіксуйте її положення на боці.
Алгоритм надання першої допомоги при довготривалій втраті свідомості


1. Станьте на коліна з правого боку відносно постраждалої. Праву руку постраждалої відведіть убік до прямого кута відносно тулуба та зігніть у лікті, повернувши долоню догори (рис 1).
2. Ліву руку постраждалої перемістіть через груди, тильний бік долоні цієї руки прикладіть до правої щоки (рис. 2).
3. Захопіть ліву ногу постраждалої трохи вище коліна до прямого кута, підтягніть її догори. Утримуючи руку, що притиснена до щоки, потягніть постраждалу на себе й надайте їй положення на правому боці (рис. 3).
4. Відхиліть голову постраждалої назад, її праву руку розташуйте під щокою (рис. 4). Перевіряйте наявність нормального дихання в постраждалої кожні 5 хв та забезпечте її транспортування до медичного закладу.
Допомога при різкому погіршенні загального стану
Між смертю і життям існують своєрідні перехідні стани, за яких ще не настала смерть, але організм відчуває надзвичайне пригнічення всіх важливих для життя функцій. Такі стани називають термінальними (від лат. terminalis — кінцевий). Проте сучасна медицина вважає їх оборотними, тобто такими, коли за умови швидкого та правильного надання першої допомоги людину ще можна повернути до життя.
При термінальних станах основне завдання домедичної допомоги — підтримання життєздатності організму людини до надання кваліфікованої медичної допомоги. Отже, реанімаційні заходи потрібно проводити одразу після розвитку тяжкого стану.
Передагонія | Стан постраждалого, коли центральна нервова система організму пригнічена, діяльність серця послаблена, пульс ниткоподібний, артеріальний тиск нижчий за критичний, функції зовнішнього дихання та паренхіматозних органів порушені | Триває від кількох годин до кількох днів |
Термінальна пауза | Стан постраждалого, що характеризується тимчасовим згасанням функції кори головного мозку, артеріальний тиск знижується до нуля, дихання припиняється | Триває від 10 сек. до 4 хв. |
Агонія | Стан постраждалого, коли внаслідок виснаження центрів життєдіяльності вищого порядку функції організму виходять з-під контролю (активізуються): відновлюється дихання, спочатку прискорюючись, а потім згасаючи; підвищується ритм серцебиття з подальшим уповільненням; зникає артеріальний тиск, пульс стає ниткоподібним; температура тіла знижується на 1-2° | Триває від кількох хвилин до кількох годин |
Клінічна смерть | Стан організму після припинення кровообігу й дихання, коли повністю зникають усі зовнішні прояви життєдіяльності, але в тканинах ще не настали незворотні зміни. Основні ознаки клінічної смерті: відсутність самостійного дихання; відсутність пульсації над магістральними артеріями; стійке розширення зіниць з відсутністю реакції на світло | Триває від 4 до 7 хв. |
Допомога при термінальних станах — це передусім дії, спрямовані на усунення розладів серцевої діяльності й дихання (непрямий масаж серця, примусова вентиляція легень методом «із легенів до легенів»).
Реанімацію слід проводити терміново й необмежено за часом до прибуття екстреної медичної допомоги або до появи у постраждалого самостійного серцебиття й дихання. Виграти час дуже важливо, адже, на жаль, реанімація е взагалі недоцільною за появи в постраждалого стійких ознак біологічної смерті: відсутність дихання та серцебиття по закінченні 7 хв після клінічної смерті, розширення зіниць та відсутність їх реакції на світло, темно-сині гіпостатичні (трупні) плями на тілі. Беззаперечно на настання біологічної смерті вказує позитивна проба на наявність ознаки «котяче око». Для цього потрібно однією рукою відкрити око, розвівши повіки, і двома пальцями іншої стиснути очне яблуко. Якщо зіниця ока набуде видовженої форми — це чітка ознака настання біологічної смерті людини.

Очний рефлекс живої людини:
зіниця в нормі та її зменшення в діаметрі під впливом світла

Відсутність очного рефлексу:
розширена тьмяна зіниця не реагує на світло, при стисканні набуває видовженої форми, не відновлює круглу форму
Для реанімації постраждалого, який перебуває в термінальному стані, вкладають горілиць на тверду поверхню, бажано з опущеною верхньою частиною тулуба. Рятівник/рятівниця самостійно або за допомогою помічників піднімає ноги потерпілого на 50-60 см вгору для відтоку від них крові та збільшення кровонаповнення серця.
Головні реанімаційні заходи в разі зупинки дихання й кровообігу — закритий масаж серця й примусову вентиляцію легень — обов’язково проводять одночасно, щоб якомога більше кисню надійшло в примусово циркулюючу кров.
Про позитивну динаміку проведення реанімаційних заходів свідчать:
• звуження зіниць;
• поява коротких дихальних рухів;
• нормалізація забарвлення шкіри;
• поява артеріальної пульсації, синхронної з масажем (у деяких випадках навіть можна визначити артеріальний тиск);
• поступове відновлення серцевої діяльності.
Заходи реанімації слід проводити до прибуття спеціалізованої лікарської бригади, яка прибуває на місце за 20 хв після виклику і здатна надати кваліфіковану реанімаційну допомогу.
Особливості реанімації постраждалої людини
У постраждалої людини завжди достовірно відомий діагноз хвороби, а отже, й механізм настання смерті: первинна зупинка дихання, первинна зупинка серця (фібриляції серця), первинна мозкова смерть.
У деяких складних випадках перекриття верхніх дихальних шляхів для відновлення їх прохідності вдаються до трахеотомії, оскільки інші методи неефективні. Трахеотомія — операція, що полягає в розсіченні трахеї та введенні в отвір спеціальної металевої канюлі, через яку забезпечують потрапляння повітря в організм. Цю операцію дозволено робити тільки кваліфікованим медичним працівникам.
При первинній зупинці серця (його фібриляції), діагностованій протягом перших 20-30 с, доцільно здійснити «прекардіальний удар» — енергійно вдарити постраждалого кулаком в область посередині грудини. Зазвичай такий захід сприяє відновленню синусового ритму і діяльності серця.
Алгоритм нанесення прекардіального удару

Увага! Не можна наносити прекардіальний удар по мечеподібному відростку, а також за наявності пульсу в постраждалої людини.
Переконайтеся у відсутності пульсу в постраждалої людини. Прикрийте двома пальцями лівої руки мечеподібний відросток грудини (на 2-3 см).
Нанесіть ребром стисненої в кулак правої долоні короткий удар вище пальців лівої руки з відстані 30 см. Права рука, зігнута в лікті, має бути розташована паралельно тулубу постраждалої людини.
Тривалість першої, безапаратної, стадії реанімації має бути мінімальною, уже за 5-7 хв слід надавати спеціалізовану медичну допомогу. Це значною мірою визначає ефективність реанімації та підвищує шанси постраждалої людини на життя.
4. Основні причини та прояви судом. Послідовність надання домедичної допомоги у разі їх виникнення
Судома — мимовільні спазматичні скорочення м'язів, що зазвичай супроводжуються різким та ниючим болем. Вони відрізняються за тривалістю, інтенсивністю та поширеністю. Напади судом можуть бути епізодичними і регулярними.
Механізм виникнення судом достатньо простий: в організмі з різних причин порушується кровопостачання м’язів, у результаті чого вони різко й болісно скорочуються.
Причини виникнення такого стану різноманітні. Розрізняють епілептичні та неепілептичні судоми. Причиною епілептичних судом є виникнення надзвичайно сильних нейронних розрядів у корі мозку. Вони проявляються порушеннями вегетативної нервової системи, чутливості, а також рухової, психічної та розумової функцій. Такі реакції в організмі людини свідчать про її захворювання на епілепсію.
Неепілептичні судоми можуть бути викликані різкими перепадами температур (наприклад, у водоймі), зневодненням організму через порушення питного режиму, перевтомленням м’язів, недостатністю в організмі мікроелементів (калію, кальцію та магнію). Також причинами спазматичних нападів можуть стати деякі захворювання, зокрема цукровий діабет, варикозне розширення вен, отруєння.
Домедична допомога при судомах в ногах
М’язові судоми нижніх кінцівок найпоширеніші серед всіх інших, оскільки виникають навіть у здорових людей. У цьому випадку людина може сама надати собі допомогу, виконавши певний комплекс дій.
Судома в області литкового м'язу

1. Повільно станьте на підлогу на обидві ступні, бажано з опорою.
2. Помасажуйте уражену ділянку, щоб забезпечити приплив крові та сприяти розслабленню м’язової тканини.
3. Станьте на п’ятку, потягніть стопу на себе, тримаючи її за пальці.
Судома в області стегна
1. Повільно станьте на підлогу, зігніть спазмовану ногу в коліні, візьміться за литку і потягніть стопу до сідниць.
2. Ущипніть м’яз або злегка уколіть його яким-небудь негострим предметом (стрижнем ручки, виделкою, гілкою).
Після того як біль у нозі зникне, виконайте легке її масажування та зігрійте, надягнувши теплі гетри або гольфи.
Домедична допомога при судомах внаслідок високої температури тіла
Внаслідок значного підвищення температури або тривалого перебування в умовах спеки можуть виникнути так звані фебрильні судоми. Частіше за все від них страждають діти до 5 років. Такі судоми можна передбачити заздалегідь, їх супроводжують певні ознаки: легке коливання м’язів, поява піни біля рота, закочування очей. Судоми, спровоковані спекою, тривають не дуже довго, їх тривалість буває не більше 3 хв.
Домедична допомога в такій ситуації також передбачає дотримання важливих правил.
1. Викличте екстрену медичну допомогу, зафіксуйте час нападу.
2. Звільніть постраждалого від одягу.
3. Забезпечте доступ у приміщення свіжого повітря.
4. Поверніть постраждалого на бік і зафіксуйте положення. Якщо він лежить на спині, поверніть набік його голову.
5. Не обмежуйте рухи постраждалого, але стежте, щоб поблизу не було небезпечних предметів.
6. Витирайте рот постраждалого, якщо під час нападу відбувається підвищене слиновиділення або блювання.
Після припинення нападу не слід залишати постраждалого самого до прибуття кваліфікованої медичної допомоги.
Домедична допомога при судомах внаслідок епілепсії
Зазвичай епілептичний напад застає людину зненацька, хоча іноді вона все ж таки може відчути його наближення й встигає попросити про допомогу. Коли виникають епілептичні судоми, постраждалий втрачає свідомість і падає на спину, усе його тіло напружене, рухи безсистемні, виникає велика небезпека травмування голови. Отже, людина не здатна сама собі допомогти й потребує сторонньої допомоги, спрямованої на полегшення стану й убезпечення від імовірних ушкоджень.
1. Викличте екстрену медичну допомогу, зафіксуйте час нападу.
2. Перемістіть постраждалого в безпечне для нього місце.
3. Розстебніть комір, послабте краватку (якщо вона є). Не тримайте постраждалого.
4. Підкладіть під голову м’який предмет (подушку, згорнутий одяг, ковдру).
5. Якщо щелепи постраждалого розімкнені, покладіть між ними м’який предмет (згорнутий носовичок, рукавичку). У жодному разі не намагайтеся розтулити щелепи.
6. Поверніть голову постраждалого набік, щоб він не захлинувся власного слиною.
Не турбуйте людину, яка перенесла епілептичний напад, дайте їй прийти до тями. Зауважте також, що постраждалому не можна давати ніяких ліків.
Контрольні запитання
1. Дайте визначення поняттю «непрохідність дихальних шляхів». Що може її спричинити? Опишіть часткову і повну непрохідність дихальних шляхів.
2. Опишіть алгоритм відновлення прохідності дихальних шляхів, що передбачає застосування прийому Геймліха.
3. Які симптоми свідчать про втрату свідомості? Назвіть загальні правила щодо допомоги при втраті людиною свідомості незалежно від тяжкості симптомів.
4. Опишіть алгоритм допомоги при короткочасній втраті свідомості.
5. Які стани людини називаються термінальними? Назвіть невідкладні реанімаційні заходи домедичної допомоги. Які симптоми свідчать про їх ефективне застосування?
6. Дайте визначення поняттю «судома», назвіть причини її виникнення. Опишіть один із комплексів рятувальних дій щодо домедичної допомоги.
21.03.2022р. - 25.03.2022р.
АК-34, АК-35, АКОФ-37
Уроки № 36, 37
Штучне дихання. Зовнішній масаж серця. Серцево-легенева реанімація

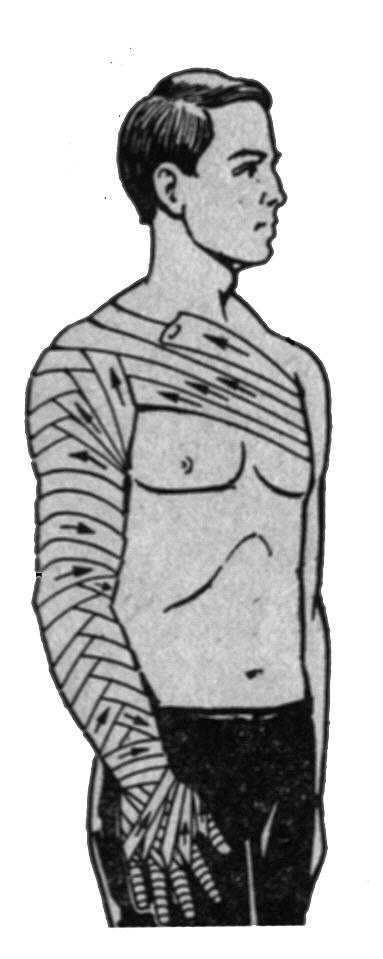



















 Як виконати цю маніпуляцію?
Як виконати цю маніпуляцію? У перші хвилини після розвитку зупинки серця у постраждалого може бути поверхневе, нечасте, шумне дихання. Не плутайте його з нормальним диханням. Якщо у вас є сумніви щодо характеру дихання, то приготуйтеся розпочати СЛР. Очевидці завжди повинні починати СЛР, якщо потерпілий без свідомості й не має нормального дихання.
У перші хвилини після розвитку зупинки серця у постраждалого може бути поверхневе, нечасте, шумне дихання. Не плутайте його з нормальним диханням. Якщо у вас є сумніви щодо характеру дихання, то приготуйтеся розпочати СЛР. Очевидці завжди повинні починати СЛР, якщо потерпілий без свідомості й не має нормального дихання.
 3. Покладіть основу другої руки поверх першої й з’єднайте пальці в замок. Переконайтеся, що не тиснете на ребра.
3. Покладіть основу другої руки поверх першої й з’єднайте пальці в замок. Переконайтеся, що не тиснете на ребра.
 4. Тримайте руки прямо.
4. Тримайте руки прямо.

Немає коментарів:
Дописати коментар